Inleiding
U heeft in overleg met uw behandelend cardioloog besloten dat u een looprecorder krijgt. Uw arts heeft u al informatie gegeven. Hier kunt u alles rustig nalezen.
De normale hartslag
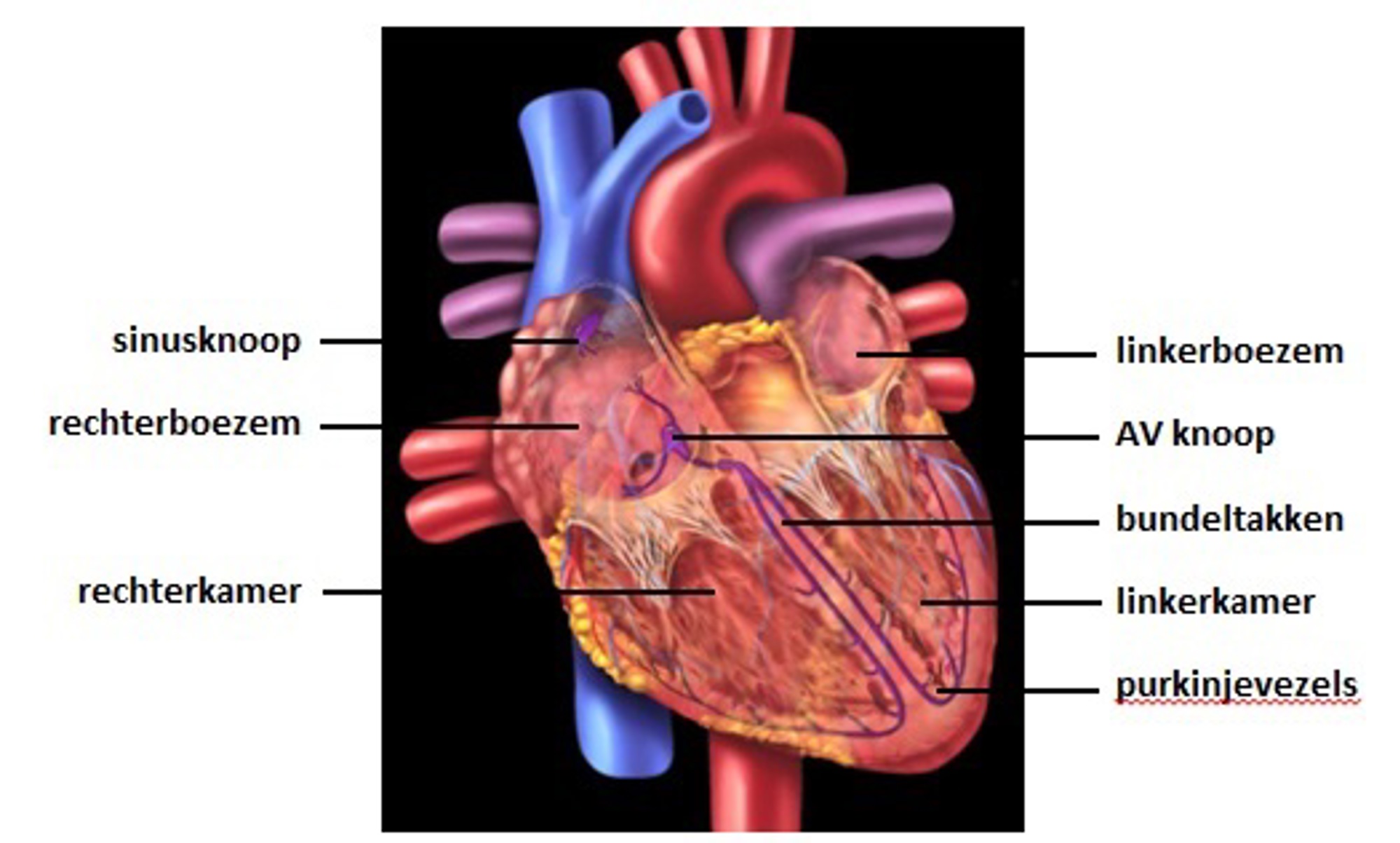
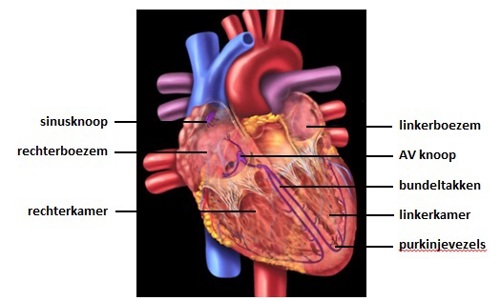
Het hart bestaat uit vier gespierde holtes: 2 boezems (of atria) en 2 kamers (of ventrikels). Door samen te trekken kunnen deze holtes bloed het lichaam in pompen.
Sinusknoop
Hoog in de rechterboezem ligt de sinusknoop. Dat is de gangmaker (‘pacemaker’) van het hart. De sinusknoop wekt een elektrische impuls op en deze verspreidt zich over de omliggende spiervezels. Daarbij zorgt hij ervoor dat de boezems samentrekken. Dat samentrekken wordt ook wel contractie genoemd.
AV-knoop
Op de overgang tussen boezems (atria) en kamers (ventrikels) ligt de atrioventriculaire knoop (AV-knoop); deze houdt de impuls even vast en geeft deze daarna door van de boezems naar de kamers via het elektrische geleidingssysteem (bundeltakken en purkinjevezels).
De impuls zorgt ervoor dat de kamers op hun beurt samentrekken (figuur 1). In normale toestand gebeurt dit samentrekken in rust zo’n 60-80 keer per minuut. Bij inspanning neemt de hartslag toe.
Behandeling bij hartritmestoornissen
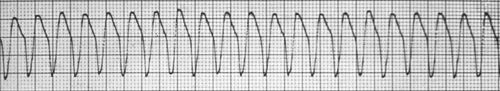
Bij een hartritmestoornis is er sprake van een afwijkende hartslag. Het hartritme kan onregelmatig zijn, te langzaam (bradycardie) of te snel (tachycardie). Combinaties hiervan zijn mogelijk.
Sommige hartritmestoornissen kunnen met medicijnen behandeld worden. Daarnaast is een behandeling met een geïmplanteerd apparaatje mogelijk.
Er zijn 2 mogelijkheden:
- De pacemaker: voor patiënten bij wie de sinusknoop en/ of AV-knoop niet goed werkt
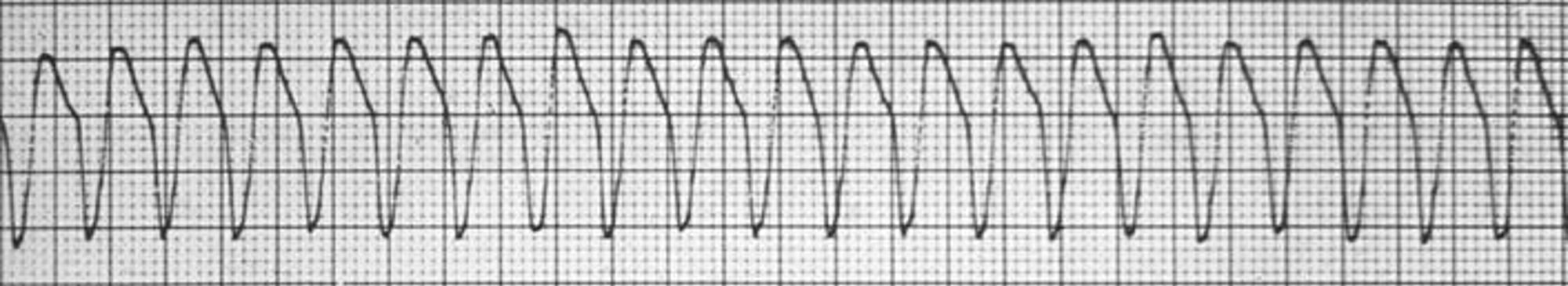
- De implanteerbare cardioverter defibrillator (ICD): voor patiënten die levensbedreigende snelle hartritmestoornissen hebben gehad of een verhoogde kans hebben om deze te krijgen (figuur 2) . Het gaat dan om ventrikeltachycardie of ventrikelfibrilleren.
Onderzoek met looprecorder
Voordat een behandeling gestart kan worden moet eerst worden aangetoond dat er daadwerkelijk afwijkingen in uw hartritme zijn. Soms krijgt u eerst een holterkastje dat 24 uur tot 1 week uw hartritme registreert. Wanneer geen bijzonderheden worden gezien kan uw hartritme voor langere tijd (tot maximaal 3 jaar) in de gaten worden gehouden met een looprecorder.
De looprecorder
Er kunnen een aantal redenen zijn waarom u een looprecorder krijgt. De meest voorkomende reden is flauwvallen zonder aanwijsbare oorzaak, maar u kunt ook in aanmerking komen wanneer u regelmatig klachten hebt van duizeligheid, licht in het hoofd zijn en/of hartkloppingen.
De looprecorder
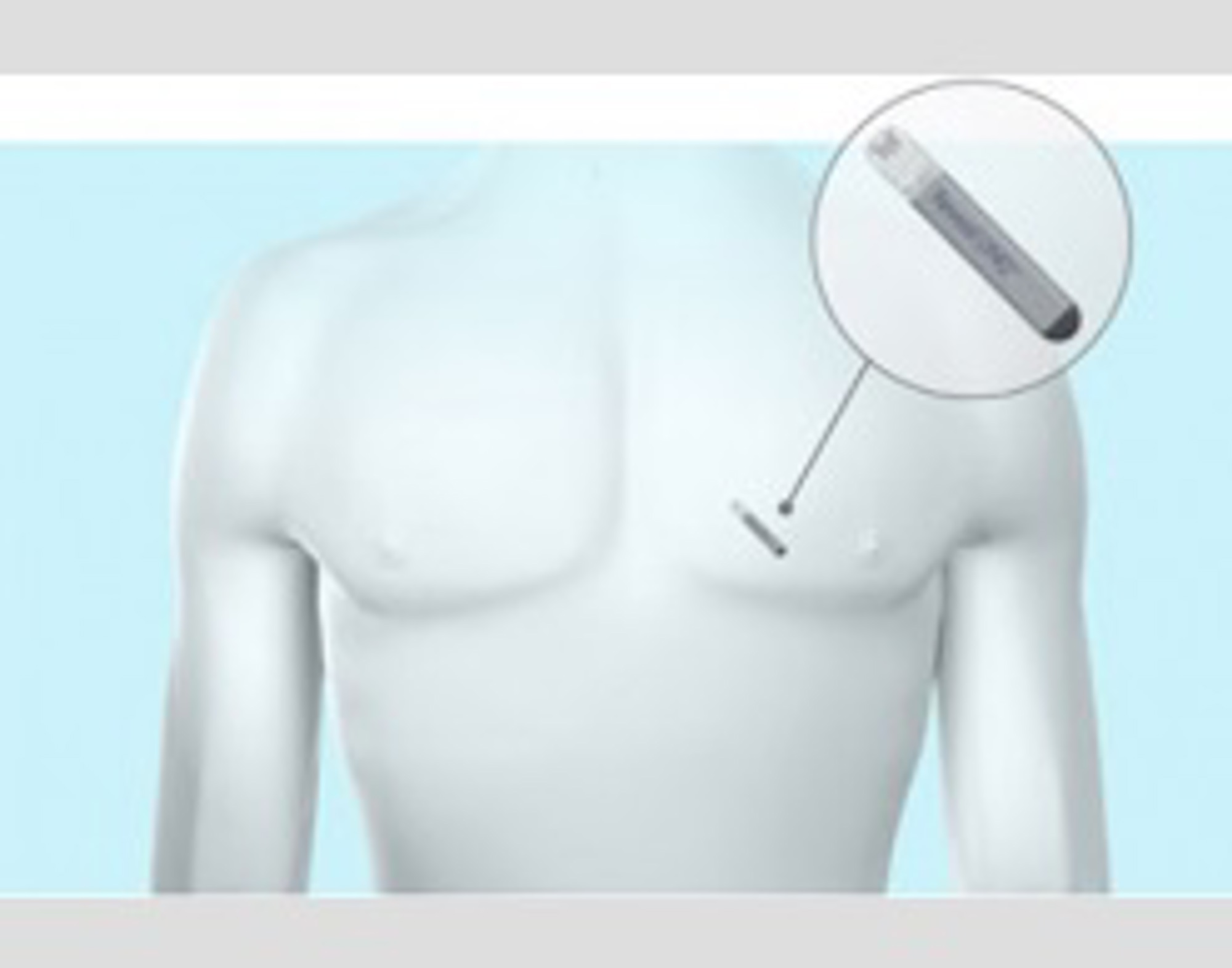
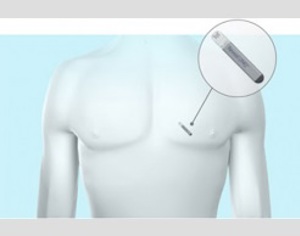
Een looprecorder is een staafvormig apparaatje dat onder de huid wordt geplaatst in de buurt van uw hart (figuur 3 en 4). Een afwijkend hartritme wordt automatisch geregistreerd, maar u kunt zelf ook een opname van uw hartritme maken in geval van klachten.

Duur gebruik looprecorder
Hoe lang u de looprecorder nodig heeft is vooraf niet te zeggen. De levensduur van de batterij van de looprecorder is maximaal 3 jaar. Als blijkt dat er afwijkingen in het hartritme zijn (al dan niet met klachten) kan het zijn dat u in aanmerking komt voor een pacemaker. In dat geval wordt de looprecorder weer verwijderd.
Telefonisch contact met de verpleegkundige
Om u goed te informeren over de implantatie van de looprecorder neemt de intakeverpleegkundige telefonisch contact met u op. U krijgt informatie over de opnamedag en het verloop van de ingreep. Daarnaast worden uw huidige medicijnenlijst en eventuele allergieën met u doorgenomen.
Voorbereidingen thuis
Tijdens het informatiegesprek met de intakeverpleegkundige is besproken welke medicijnen u in mag nemen.
Bloedverdunnende medicijnen
Als u onder begeleiding staat van de Trombosedienst zal de intakeverpleegkundige contact met hen opnemen. De Trombosedienst stemt dan het beleid met u af. Op de dag van de ingreep zal ’s morgens nog een keer bloed geprikt worden.
Vooraf stoppen met sommige medicijnen
Met onderstaande medicijnen moet u 48 of 72 uur van tevoren stoppen. Dit bespreekt de arts met u. Het gaat om zogenoemde Nieuwe Orale AntiCoagulantia (NOAC) ofwel de nieuwe antistollingsmiddelen, zoals:
- Pradaxa® (dabigatran)
- Eliquis® (apixaban)
- Xarelto® (rivaroxaban)
- Lixiana® (edoxaban)
De medicijnen herstart u 2 dagen na de ingreep.
U hoeft niet te stoppen met andere bloedverdunnende medicijnen, zoals:
- Ascal® (carbasalaatcalcium of acetylsalicylzuur)
- Plavix®, Grepid® (clopidogrel)
- Brilique® (ticagrelor)
- Efient ® (prasugrel)
Overige medicijnen
U kunt ’s morgens uw eventuele overige medicijnen gewoon innemen
Dag van de ingreep
U hoeft niet nuchter te zijn voor de ingreep.
Waardevolle bezittingen
Wij adviseren u grote geldbedragen, sieraden (zoals uw trouwring) en andere kostbaarheden thuis te laten. Het gevaar van zoekraken en diefstal is helaas aanwezig. Het ziekenhuis is hiervoor meestal niet aansprakelijk.
Aankomst in het ziekenhuis
U meldt zich op de dag van opname bij de infobalie in de centrale hal op locatie Venlo. Als u onder begeleiding staat van de Trombosedienst, dan gaat u bloedprikken in het ziekenhuis, in het Centrum voor Diagnostiek. De aanvraag voor het bloedprikken heeft u thuisgestuurd gekregen, samen met de bevestigingsbrief van de opname.
Voorbereiding op de afdeling
Op de Short Stay Cardiologie (SSC) wordt u voorbereid voor de ingreep.
- Voorafgaand aan de ingreep vinden er enkele controles plaats, zoals het opnemen van uw bloeddruk, pols en temperatuur.
- U krijgt een OK-jasje aan.
- Uw bril mag u gewoon ophouden. Draagt u een gehoorapparaat dan kunt u deze inhouden. Heeft u een gebitsprothese dan mag u deze ook inhouden.
- U kunt het beste voor de ingreep nog even naar het toilet gaan.
Implantatie van de looprecorder
U wordt in een rolstoel naar de katheterisatiekamer gebracht. Daar mag u op een smalle onderzoekstafel plaatsnemen.
Infectie voorkomen
Om infectie te voorkomen worden speciale voorzorgsmaatregelen genomen. De medewerkers dragen steriele uniformen en na het ontsmetten van het gedeelte van uw borstkas waar de looprecorder geïmplanteerd gaat worden, wordt er een steriel laken over u heen gelegd. U kunt gewoon met de medewerkers praten.
Lokale verdoving
Voor de ingreep wordt de plek waar gewerkt gaat worden verdoofd. Vervolgens wordt er een sneetje van 0,5 cm in de huid gemaakt. Met een speciaal injectie-instrument (figuur 5) wordt de looprecorder onder de huid ingebracht.
Het wondje wordt gesloten en afgedekt met een pleister. Indien nodig krijgt u een drukverband om nabloedingen te voorkomen.

Controles
Tijdens de implantatie van de looprecorder wordt uw hartslag in de gaten gehouden. Heeft u tijdens de ingreep pijn, geef dit dan direct aan. Dan kan er extra verdoving worden gegeven.
Na de implantatie
Na de ingreep wordt u met de rolstoel teruggebracht naar de Short Stay Cardiologie.
De pacemakertechnicus geeft u vervolgens uitleg, onder andere over hoe u (met een activator) een opname van uw hartritme kunt maken in geval van klachten. U krijgt ook een kastje mee naar huis dat u op uw nachtkastje moet plaatsen. Met dit kastje kunnen we uw hartritme op afstand in de gaten houden (zie onder het kopje ‘Homemonitoring’). Zijn alle controles goed en hebt u de uitleg gehad, dan kunt u naar huis.
Ontslag
Wij adviseren u van tevoren het vervoer naar huis te regelen, omdat u op de dag van de ingreep niet zelf mag rijden. Reizen met openbaar vervoer raden wij ook af.
Thuis zijn er in principe geen beperkingen en mag u gewoon alles doen wat u gewend bent.
Controle door de pacemakertechnicus
2 weken na de ingreep belt de pacemakertechnicus u op. Deze wil onder andere weten of het wondje goed genezen is. U hoeft na de implantatie verder niet meer op controle te komen, want u staat op afstand onder controle (zie onder het kopje ‘Homemonitoring’).
Mogelijke complicaties
Mogelijke complicaties kunnen zijn:
- Een nabloeding van het wondje.
- Infectie.
Neem bij twijfel direct contact op met het ziekenhuis.
Neem in ieder geval altijd contact op met de pacemakerafdeling bij:
- Bloeding van het wondje.
- Flinke zwelling van het wondje.
- Pijn in het gebied van de pocket.
- Koorts.
Looprecorder-pasje
U krijgt een pasje thuisgestuurd met daarop de gegevens van uw looprecorder. Het is handig dit altijd bij u te hebben.
- U kunt dit pasje tonen als u in een ander ziekenhuis terechtkomt. De pacemakertechnicus weet dan welke programmer hij/zij moet gebruiken.
- Ook als u gaat vliegen is het belangrijk het pasje bij u te hebben. Dit kunt u op de luchthaven aan één van de medewerkers laten zien als u door de beveiligingssystemen heen moet.
Homemonitoring
De pacemakertechnicus geeft u uitleg over hoe u met een activator (figuur 6) een opname van uw hartritme kunt maken in geval van klachten. U krijgt ook een kastje (figuur 6) mee dat u thuis naast uw bed moet plaatsen. Dit kastje zoekt iedere nacht contact met de looprecorder en stuurt gegevens door naar een centrale server. De pacemakertechnicus kan deze gegevens inzien en krijgt bericht bij afwijkingen in het hartritme en/of gebruik van de activator.
Op afstand onder controle
Op deze manier bent u op afstand onder controle bij de pacemakertechnicus. U krijgt meestal een telefoontje van de pacemaker-/ICD-technicus als er iets bijzonders is gezien. Bij serieuze afwijkingen in het hartritme die een indicatie zijn voor een pacemaker, neemt de pacemakertechnicus contact op met uw behandelend cardioloog.


Installatie voor gebruik
Het homemonitoringkastje moet eerst worden geïnstalleerd voor gebruik. Dit kan voor u worden gedaan op de pacemakerpoli of u doet dit thuis zelf, volgens de aanwijzingen die u van de pacemakertechnicus hebt gekregen. U krijgt hiervoor een handleiding mee.
U hoeft het kastje niet altijd mee te nemen
Gaat u op vakantie of bent u een nacht niet thuis, dan kunt u het kastje meenemen, maar dit is niet noodzakelijk. Alle gegevens worden alsnog verzonden als u weer in de buurt van het kastje komt.
Bent u langer dan 3 weken van huis en neemt u het kastje niet mee? Laat dit de pacemakertechnicus dan even weten. Als er langere tijd geen contact is geweest tussen het kastje en de looprecorder krijgt de pacemakertechnicus hier namelijk bericht van.
Gebruik van de activator bij klachten
In geval van klachten zoals: duizeligheid, (neiging tot) flauwvallen, hartkloppingen, pijn op de borst, kortademigheid enzovoorts, kunt u de activator gebruiken om een registratie van het hartritme te maken. Deze zal worden verzonden naar de pacemakertechnicus via het homemonitoringkastje. Het is dan ook belangrijk dat u de activator altijd bij u heeft. Eventueel kunt u het bij u dragen met een nekkoord. Bij gebruik van de activator wordt er in totaal 7,5 minuut van uw hartritme opgenomen: 6,5 minuut voor het moment van activeren en 1 minuut erna.
Hoe maakt u een hartritmeregistratie met de activator?
Om een registratie te maken drukt u op de grijze knop van de activator. Er gaat dan een blauw lampje knipperen. U brengt de activator naar uw borst, naar de plek waar de looprecorder is geïmplanteerd. Wanneer de activator een pieptoon laat horen en er een geel lampje gaat branden is er een registratie gemaakt van uw hartritme. Mocht dit niet gelukt zijn, probeer het dan nog een keer.
Verwijdering of wissel van de looprecorder
De batterij van de looprecorder heeft een levensduur van circa 3 jaar. Als er in die tijd geen afwijkingen in het hartritme zijn geconstateerd die een indicatie geven voor een pacemaker, zal uw behandelend cardioloog besluiten de looprecorder te laten verwijderen (explantatie). Het is ook mogelijk dat hij een nieuwe looprecorder wil laten plaatsen (wissel). Dat gebeurt als u toch geregeld klachten blijft houden en/of geringe afwijkingen in het hartritme laat zien die erger zouden kunnen worden.
Leefregels
Na implantatie, wisselen of verwijderen van een looprecorder geldt een aantal adviezen:
- Bloedverdunnende medicijnen mag u weer innemen zoals met u besproken. Bent u onder controle bij de trombosedienst dan spreekt deze het beleid met u af.
- Als de verdoving uitgewerkt is, kunt u een aantal dagen nog wat pijnklachten hebben. U kunt hiervoor een pijnstiller innemen, bijvoorbeeld paracetamol.
- De pleister mag u na 48 uur verwijderen. Als de wond nog niet droog is kunt u een nieuwe pleister aanbrengen. Laat eventuele Steri-Strips (hechtpleisters) zitten totdat ze vanzelf loslaten.
- Hechtingen lossen vanzelf op en hoeven niet verwijderd te worden. Knip of trek geen draadjes los!
- Douche de eerste week met beleid; de wond mag niet nat worden.
- U mag de eerste 2 weken niet baden, omdat de wond dan zou weken. Dit is niet bevorderlijk voor de genezing.
Gegevens van uw implantaat
Heeft u een implantaat gekregen? Of krijgt u binnenkort een implantaat?
Een implantaat is een voorwerp wat in uw lichaam geplaatst wordt en hier langere tijd blijft zitten. Voor uw veiligheid leggen we alle gegevens over uw implantaat vast. Deze informatie kunt u ook zelf zien in patiëntenportaal mijnVieCuri. De gegevens die u over uw implantaat kunt zien zijn: de fabrikant, de productnaam, het type implantaat, het batch-/lotnummer, een unieke aanduiding voor het implantaat en de operatiedatum.
Waar staat de informatie over uw implantaat?
Met deze stappen komt u bij de informatie over uw implantaat:
- Ga naar www.mijnviecuri.nl en log in met uw DigiD.
- Klik in de menubalk op “Dossier”.
- Onder het kopje “Medische gegevens” klikt u op “Implantaten”.
- Op deze pagina ziet u een overzicht staan. In dit overzicht staat alle informatie over de implantaten die bij u zijn ingebracht.
Voor meer informatie over mijnVieCuri gaat u naar: www.viecuri.nl/mijnviecuri.
Vragen?
Heeft u na het lezen van deze informatie nog vragen, dan kunt u ze stellen tijdens
het eerstvolgende bezoek. Of neemt u contact op met uw cardioloog via de polikliniek Cardiologie. Heeft u vragen voor uw pacemakertechnicus, dan belt u met de pacemaker- /ICD-afdeling.
Bij dringende vragen buiten kantoortijden en in het weekend belt u met de Eerste Hart Hulp.
Contact
Opmerkingen
Stuur een e-mail (+ link van de pagina) naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. Vertalingen zijn gemaakt met vertaalsoftware en kunnen fouten bevatten. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.