Inleiding
U heeft met uw uroloog besproken dat u een operatie krijgt, waarbij een kunstmatige urine-uitgang (= urinestoma) wordt aangelegd. Deze operatie wordt wel Bricker-operatie genoemd. De uroloog heeft u al informatie gegeven. Hier kunt u alles rustig nalezen.
Algemeen
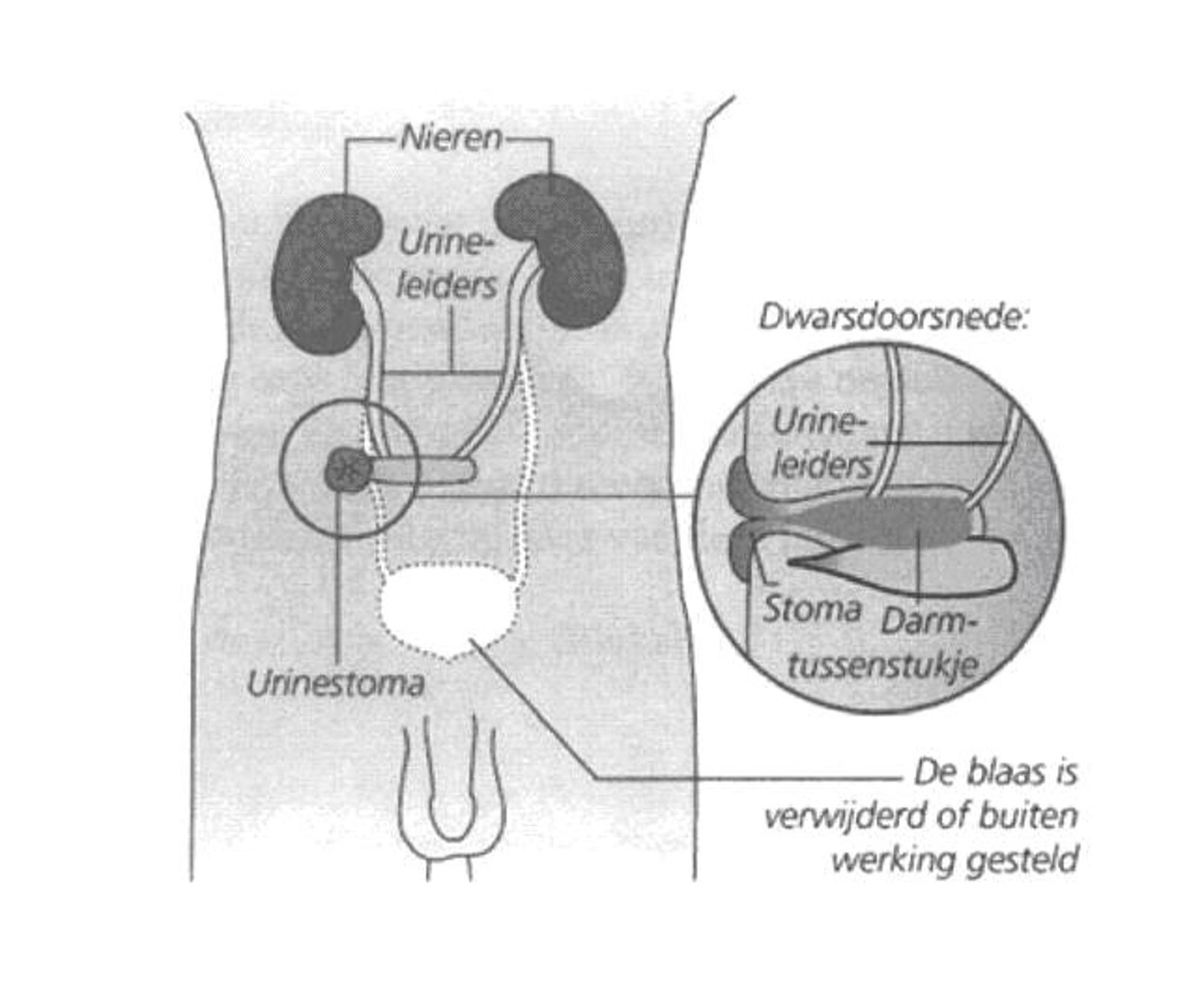
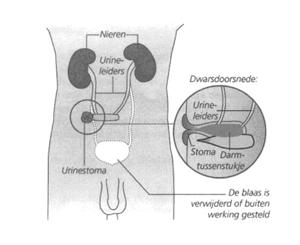
Het urinewegstelsel bestaat uit organen die betrokken zijn bij het vormen en afscheiden van urine. Dit zijn de nieren, urineleiders, blaas en plasbuis. Iedere nier heeft een urineleider die naar de blaas loopt. In de blaas wordt de urine verzameld. Als de blaas vol is ontstaat er aandrang om te plassen. Via de plasbuis kan de urine het lichaam verlaten.
Waarom een urinestoma?
Een urinestoma wordt aangelegd als de blaas ziek is en/of niet meer functioneert als opslagplaats van urine.
Dit kan verschillende oorzaken hebben zoals:
- Ernstige functiestoornissen van de blaas en/of sluitspier. Hierdoor kan de druk in de blaas te hoog worden. Op lange termijn kan hierdoor een nierbeschadiging ontstaan.
- Kwaadaardige tumoren die diep in de blaaswand groeien. In deze gevallen moet de blaas verwijderd worden en is het nodig de urine via een stoma af te voeren.
- Zeldzame aandoeningen zoals chronische infecties, zenuwbeschadigingen of ten gevolge van een ongeval.
Voorbereiding
Preoperatief bureau
Als u een operatie of behandeling onder een vorm van anesthesie krijgt, ondergaat u een preoperatieve screening bij het Preoperatief Bureau. Dit kan digitaal gebeuren, met een telefonisch gesprek of tijdens een persoonlijke afspraak in het ziekenhuis. Uw zorgverlener bespreekt met u wat in uw geval nodig is. Tijdens deze screening wordt onderzocht of u lichamelijk in staat bent om de operatie onder anesthesie goed en veilig te doorstaan.
Anesthesie
De ingreep geschiedt onder algehele anesthesie (narcose). De anesthesist zal dit met u bespreken.
Opname daags voor de ingreep
Daags voor de operatie wordt u opgenomen op de afdeling. In verband met de operatie moeten nog enkele zaken gebeuren zoals bloedprikken en scheren van het operatiegebied.
Verder wordt u gelaxeerd, omdat uw darmen schoon moeten zijn voor de ingreep. Ook komt de stomaverpleegkundige langs om de plaats waar de stoma komt af te tekenen. Als u dit wenst kunt u een rondleiding krijgen op de Intensive Care.
Nuchter
Voor de ingreep moet u nuchter zijn.
Bloedverdunnende medicijnen
Het gebruik van bloed verdunnende medicijnen moet u, uitsluitend in overleg met uw arts, voor de ingreep stoppen. Als u onder begeleiding staat van de trombosedienst informeer deze dan over de ingreep. De trombosedienst stemt dan het beleid met u af.
Meenemen naar het ziekenhuis
- Een geldig identiteitsbewijs.
- Medicijnoverzicht: welke medicijnen u slikt en wanneer.
Stomaverpleegkundige
Voor de ingreep heeft u een gesprek met de stomaverpleegkundige. Hij/zij geeft u aanvullende informatie over het leven met een stoma. Als u opgenomen bent voor de ingreep komt de stomaverpleegkundige bij u langs om samen met u de plaats van de stoma op de buik te bepalen. Ook zorgt zij voor de coördinatie van de stomazorg tijdens uw opname.
De ingreep
Pijnbestrijding na de operatie
Als het noodzakelijk is brengt de anesthesioloog voor de operatie een zogenaamde epiduraal katheter bij u in via de ruggenprik. Met een naald prikt de arts tussen de ruggenwervels en brengt een klein slangetje in. Via dit slangetje krijgt u na de operatie pijnstilling toegediend. Door deze plaatselijke pijnbestrijding is veel minder morfine nodig dan bij andere vormen van toediening.
Gevolg is dat de kans op bijwerkingen van morfine, zoals het stilvallen van de darmwerking, kleiner is. Hierdoor kunt u na de operatie eerder beginnen met eten en drinken.
Lukt het plaatsen van een epiduraal katheter niet, dan zal de anesthesioloog na de operatie met een zogenaamde PCIA-pomp de pijnbestrijding toepassen. Pijnstillende medicijnen worden dan met een pompje via het infuus gegeven.
De operatie
Tijdens de operatie wordt de blaas verwijderd of buiten werking gesteld. Bij de Bricker-operatie wordt een stukje darm van ongeveer 15 cm tussen de dunne darm uitgehaald. De 2 darmuiteinden worden aan elkaar bevestigd zodat de dunne darm normaal kan functioneren.
Het stukje darm wordt samen met de aanvoerende en afvoerende bloedvaten zorgvuldig geselecteerd. De darm behoudt zijn peristaltiek (samentrekkende beweging). Aan één zijde wordt het stukje darm met de urineleiders verbonden. De andere zijde wordt, met omgevouwen randje, in de huid gehecht.
Zo ontstaat een rechtstreekse verbinding tussen urineleiders en huid. Dit vormt dus de stoma. Omdat het stukje darm nog altijd samentrekkende bewegingen maakt wordt de urine als het ware naar buiten bewogen. De kans dat er urine terugstroomt naar de nieren en daardoor infecties veroorzaakt is daarmee verminderd. De stoma steekt 2 tot 3 centimeter boven de buikwand uit. De stoma zit rechtsonder op de buik.
Bij de ingreep wordt in iedere urineleider een katheter(dun slangetje) achtergelaten, dat via de stoma naar buiten wordt geleid. Deze katheters worden ongeveer 14 dagen na de ingreep verwijderd.
Ook wordt een wonddrain achtergelaten in de wond. Dit is een slangetje, gelegen in de buik, dat via de huid naar een opvangzak wordt geleid om het wondvocht af te voeren. Wanneer de drain wordt verwijderd is afhankelijk van de hoeveelheid wondvocht, dat uit de wond komt.
Na de ingreep
Intensive Care (IC)
Na de operatie wordt u naar de Intensive Care gebracht waar artsen en verpleegkundigen u nauwlettend in de gaten houden en controles uitvoeren van bloeddruk, temperatuur en polsslag, zuurstofgehalte en de wond. Ook krijgt u pijnstilling toegediend op geleide van uw pijnklachten. U verblijft minimaal 1 nacht op de Intensive Care. Meestal gaat u de volgende dag weer naar de verpleegafdeling urologie. Verpleegkundigen van de afdeling komen u ophalen en brengen u terug naar uw kamer.
Terug op de afdeling
De verpleegkundige zal uw naaste informeren dat u weer terug bent op de afdeling. Verder zal de verpleegkundige regelmatig controles doen van bloeddruk, polsslag, zuurstofgehalte, temperatuur, wond en drain. U heeft een infuus in de arm om vocht toe te dienen. Het infuus zal meestal 2- 3 dagen na de ingreep verwijderd worden.
Aanvullend heeft u een infuuslijn met extra voeding. Deze wordt 1 dag voor of tijdens de ingreep onder röntgen controle geplaatst en blijft meestal ongeveer 1 week zitten totdat de ontlasting weer opgang gekomen is.
Pijnbestrijding
Een goede pijnbestrijding is van groot belang voor uw herstel. U krijgt 2 of 3 dagen pijnbestrijding via de epiduraal katheter of PCIA-pomp. Daarna krijgt u pijnstilling in de vorm van tabletten. Het is belangrijk dat u de tabletten consequent neemt ook als u geen pijn heeft. Zo is de pijnbestrijding het meest effectief.
Bewegen
Bewegen is erg belangrijk na de operatie. U voorkomt hiermee niet alleen trombose en verlies van spierkracht, maar ook verkleint dit de kans op luchtweg infecties. Dit kan door goed rechtop in bed te zitten. Ook helpt de verpleegkundige u al op de dag na de operatie om de benen over de rand van het bed te hangen of, als het gaat, zelfs op een stoel te zitten.
Eten en drinken na de operatie
Van de verpleegkundige op de afdeling hoort u wanneer u na de operatie langzaam weer kunt beginnen met drinken en eten.
Misselijkheid
Na de operatie kunt u misselijk zijn. U kunt dit het beste doorgeven aan de verpleegkundige. Hij/zij kan u medicijnen geven via het infuus, die de misselijkheid verminderen.
Verzorging en beweging
De verpleegkundige helpt u met de lichamelijke verzorging en met de dingen die u zelf nog niet kunt. Hij of zij zal u uit bed helpen en in de stoel plaatsen. Het is de bedoeling dat dit dagelijks gebeurt, waarbij u steeds langer uit bed blijft. Ook kunt u onder begeleiding van de verpleegkundige een wandeling maken op de kamer of op de gang. Douchen na de operatie mag als u goed op de been bent.
Het is belangrijk om op de eerste dag na de operatie al uit bed te komen. Dat lijkt misschien te snel, maar de meeste patiënten lukt dit goed. Hierdoor kunnen complicaties na de operatie voorkomen worden. Als het nodig is, wordt de fysiotherapeut ingeschakeld om met u ademhalingsoefeningen te doen en te helpen bij de mobilisatie.
Stoma
Omdat u bij de operatie een stoma gekregen heeft, zal de (stoma)verpleegkundige u en uw naasten helpen bij de verzorging van het stoma.
Voordat u met ontslag gaat, wordt thuiszorg geregeld, zodat u thuis begeleid wordt bij de verzorging van uw stoma en/of het aanleren van goede stomazorg. De benodigde materialen voor de stomaverzorging thuis worden voor ontslag bij u aan bed bezorgd. De stomaverpleegkundige zal dit met u bespreken.
Begeleiding
Een Bricker-operatie ondergaan is ingrijpend. Naast alle lichamelijke ongemakken zullen ook gevoelens van onzekerheid angst en toekomstperspectief meespelen bij u en uw naasten. Aarzel niet als u steun nodig heeft om gebruik te maken van de verpleegkundige op de afdeling, pastor en/ of maatschappelijk werk. Daarnaast kan 'De Stomavereniging' u van dienst zijn met steun, voorlichting en brochures.
Weer naar huis
Duur van de opname
De opnameduur is ongeveer 14 dagen. Afhankelijk van bijkomende ingrepen die moeten plaatsvinden, naast de aanleg van het urinestoma, kan de opnameduur wat langer zijn.
Werk en/of sport
U moet er rekening mee houden dat u in de eerste weken thuis nog geen (zwaar) lichamelijk werk kunt doen of kunt sporten. Het duurt een aantal weken eer u weer voorzichtig de draad kunt oppakken. Uw lichaam heeft vaak enkele maanden nodig om volledig te herstellen van de operatie.
Drinken
Het is belangrijk dat u bij een urinestoma voldoende drinkt. Het advies is om minimaal 2 liter per dag te drinken.
Mogelijke complicaties en bijwerkingen
Complicatie komen vaker voor bij patiënten die eerder al bestralingen hebben gehad of ouder zijn dan 70 jaar.
Complicaties kunnen zijn:
- Nabloeding / bloedverlies na de operatie;
- Problemen bij de wondgenezing door een infectie of trage wondgenezing;
- Longontsteking;
- Lekkage van de darm waar deze aan elkaar is gezet: naadlekkage;
- Urinelekkage;
- Lymfelekkage/ lymfocele
- Vernauwing van de urineleiders op de plaats van inhechting in de darm(stoma);
- Urineweginfecties;
- Steenvorming in nieren of urinewegen;
- Huidproblemen als gevolg van contact met urine;
- Trombosebeen of embolie.
Dit zijn complicaties die niet veel voorkomen, maar die de opnameduur wel kunnen verlengen.
Controlebezoek
Bij ontslag krijgt u een afspraak mee voor controle bij de uroloog én een afspraak voor controle op de stomapoli.
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
Stuur een e-mail (+ link van de pagina) naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. Vertalingen zijn gemaakt met vertaalsoftware en kunnen fouten bevatten. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.