Inleiding
De behandelend specialist heeft met u afgesproken dat u in het ziekenhuis opgenomen wordt voor een operatie aan de enkel, enkelbandplastiek genoemd. De specialist en de orthopedieconsulent hebben u al informatie gegeven over de ingreep. Hier kunt u een en ander nog eens rustig nalezen.
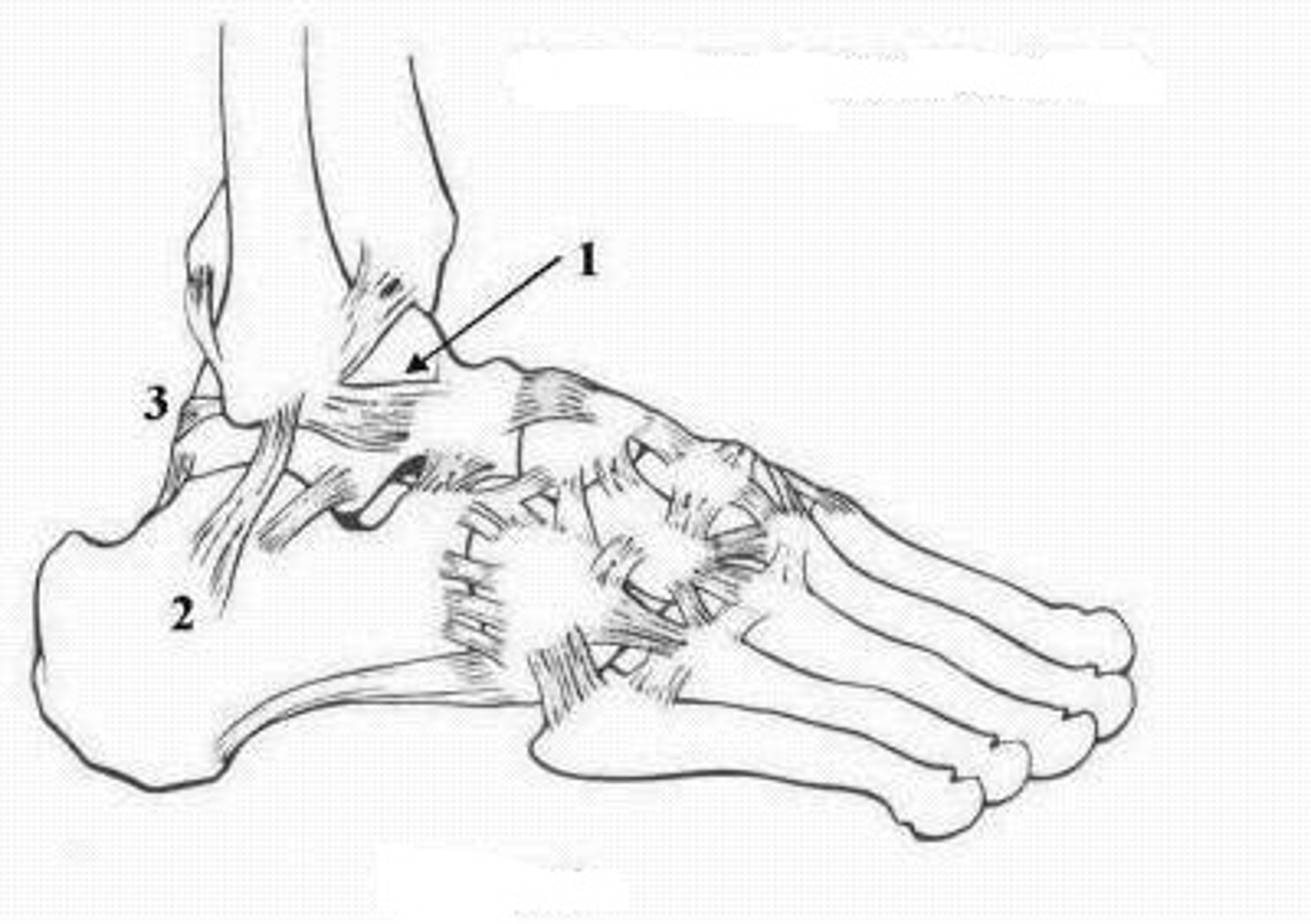
Het enkelgewricht
De enkel is een gewricht dat tijdens het staan en het lopen het hele lichaamsgewicht draagt.
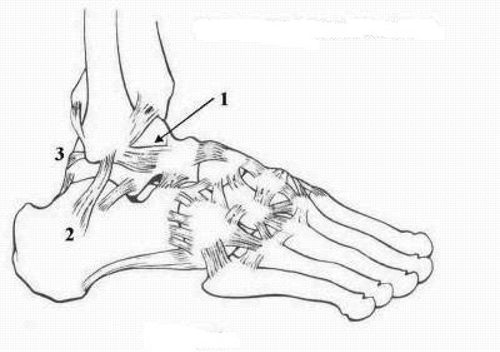
Klachten aan het enkelgewricht kunnen worden veroorzaakt door bepaalde ziekten als reuma of slijtage. Ook de enkelbanden kunnen zijn aangedaan.
Bij een verstuiking van de enkel is meestal de buitenste enkelband beschadigd. Deze loopt van boven naar beneden, en verbindt daarbij het onderste deel van het scheenbeen (de grote knobbel aan de buitenzijde van uw enkel) met de zijkant van de voet.
Bij beschadiging kan dit instabiliteit (zwikken) tot gevolg hebben. Hierdoor komen er meer krachten op de enkelbanden te staan, hetgeen weer meer pijn veroorzaakt en een grotere slijtage van het enkelgewricht tot gevolg kan hebben.
Chronische instabiliteit
Als een eventuele scheur in het kapselbandapparaat niet vastgroeit of zich zodanig herstelt dat het bandapparaat als geheel veel te lang is, leidt dit tot chronische instabiliteit. Meestal ontstaat dit pas nadat de enkelbanden meerdere malen gescheurd zijn geweest.
Als u hiervan veel hinder ondervindt kan een operatie nodig zijn waarbij een 'nieuwe band' wordt gemaakt. Zo'n nieuwe band is echter nooit zo goed als de oude was vóór dat hij scheurde. Wel zijn de resultaten van operaties op het herstel van de instabiliteit goed.
Behandelingsmogelijkheden
- Tape en/of gipsbehandeling
- Fysiotherapie
- Operatie
Voorbereiding op de ingreep
Het preoperatief bureau
Vanuit de polikliniek en vóór de opname in het ziekenhuis wordt u doorverwezen naar het Preoperatief Bureau. Het is belangrijk om u als patiënt zo goed en veilig mogelijk voor te bereiden op de aanstaande ingreep en de vorm van anesthesie die nodig is. Hiervoor is preoperatief onderzoek nodig.
Een preoperatieve screening (POS) is een onderzoek om te kijken of u gezond genoeg bent voor een operatie. De arts controleert uw gezondheid en u krijgt informatie over de behandeling en de risico's hiervan. De screening kan in het ziekenhuis, via de telefoon of volledig digitaal plaatsvinden. Dit is afhankelijk van uw voorkeur, de ingreep en/of uw gezondheid.
Anesthesie
De ingreep geschiedt onder algehele anesthesie (narcose) of regionale anesthesie. Bij het Preoperatief Bureau kunt u met de anesthesist bespreken welke vorm voor u het meest geschikt is. Meer informatie over de gang van zaken voor, tijdens en na de anesthesie krijgt u via het Preoperatief Bureau.
Bloedverdunnende medicijnen
Het gebruik van bloedverdunnende medicijnen moet u, uitsluitend in overleg met uw arts, voor de ingreep stoppen. Als u onder begeleiding staat van de Trombosedienst informeer deze dan over de ingreep. De Trombosedienst stemt dan het beleid met u af.
Krukken
Na de ingreep heeft u krukken nodig. Voor het lenen of kopen van krukken kunt u terecht bij een thuiszorgwinkel.
Opnameduur
De opname vindt plaats in dagbehandeling. Dit betekent dat u, als alles naar wens verloopt, dezelfde dag na de ingreep weer naar huis mag.
De ingreep
De orthopedisch chirurg maakt een snede van enkele centimeters in de enkel. Tijdens de ingreep wordt de enkelband hersteld door de band strakker te maken of te vervangen door een stuk pees.
Hiervoor wordt gebruik gemaakt van een halve pees uit de buurt van de enkel die verplaatst wordt. Tot slot wordt de wond gehecht. Meestal gebeurt dit met oplosbare hechtingen. Daarna wordt een gipsverband aangelegd.
Na de ingreep
Na de ingreep gaat u naar de uitslaapkamer, waar gedurende de eerste uren intensieve bewaking en controle plaatsvinden. Soms treedt na de ingreep misselijkheid op. Na de ingreep heeft u een infuus in de arm. Als u voldoende hersteld bent gaat u terug naar uw eigen afdeling.
Mobiliseren
U krijgt voor de duur van 6-8 weken gips. U gaat mobiliseren met behulp van krukken en als dat nodig is onder begeleiding van een fysiotherapeut.
Bloedverdunners
Na de ingreep krijgt u medicijnen toegediend om trombose te voorkomen. Deze bloedverdunners worden in de vorm van onderhuidse injecties gegeven zolang de duur van het gipsverband. Op de afdeling leert u hoe u dit zelf kunt spuiten.
Pijnbestrijding
U krijgt pijnbestrijding om de pijn na de operatie zoveel mogelijk te verminderen. Als dit niet voldoende werkt, kunt u dit melden bij de verpleging.
Mogelijke complicaties
Ondanks alle zorg die besteed wordt aan de ingreep, kunnen er toch nog complicaties optreden, zoals:
- Infectie van het wondgebied
- Trombose
- Een nabloeding, dit gebeurt zelden
- Een bloeduitstorting (hematoom), dit gebeurt geregeld
Weer thuis
Mobiliseren
De eerste 2 weken is het onbelast mobiliseren met de krukken. Na ongeveer twee weken krijgt u loopgips en mag u de enkel (licht) gaan belasten.
Koelen
Het kan prettig zijn het geopereerde gebied te koelen met een ijspakking. Het advies is dan om 3 keer per dag ongeveer 15 minuten de ijspakking gewikkeld in een doek op het geopereerde gebied te leggen.
Lichamelijke verzorging
U mag in bad of onder de douche als u ervoor zorgt dat het gipsverband niet nat wordt. Bij de apotheek of drogist zijn hiervoor hulpmiddelen te verkrijgen.
Pijnbestrijding
Wij adviseren u de eerste dagen na de operatie 3 maal daags 2 tabletten paracetamol (500 mg) in te nemen. Op geleide van uw pijnklachten mag u de pijnstillers afbouwen.
Als de pijnstilling niet voldoende werkt of als u vragen over het afbouwen hebt kunt u contact met ons opnemen.
Poliklinische afspraak
Ongeveer 2 weken na de ingreep komt u op controle bij degipskamer. Indien nodig worden dan ook de hechtingen verwijderd en krijgt u loopgips. Een afspraak hiervoor vindt u in Mijn Viecuri
Werk en sport
Het moment waarop u weer kunt werken of sporten is afhankelijk van het soort werk of sport dat u doet. U kunt dit overleggen met de behandelend specialist tijdens de controle. In principe moet u rekening houden met een revalidatieperiode van 3 maanden.
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
Stuur een e-mail (+ link van de pagina) naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. Vertalingen zijn gemaakt met vertaalsoftware en kunnen fouten bevatten. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.