Inleiding
Uw behandelend arts heeft met u afgesproken dat u binnenkort in het ziekenhuis wordt opgenomen voor een operatie. Uw behandelend arts en de orthopedie-consulent hebben u al informatie gegeven over de ingreep. Hier kunt u alles rustig nalezen.
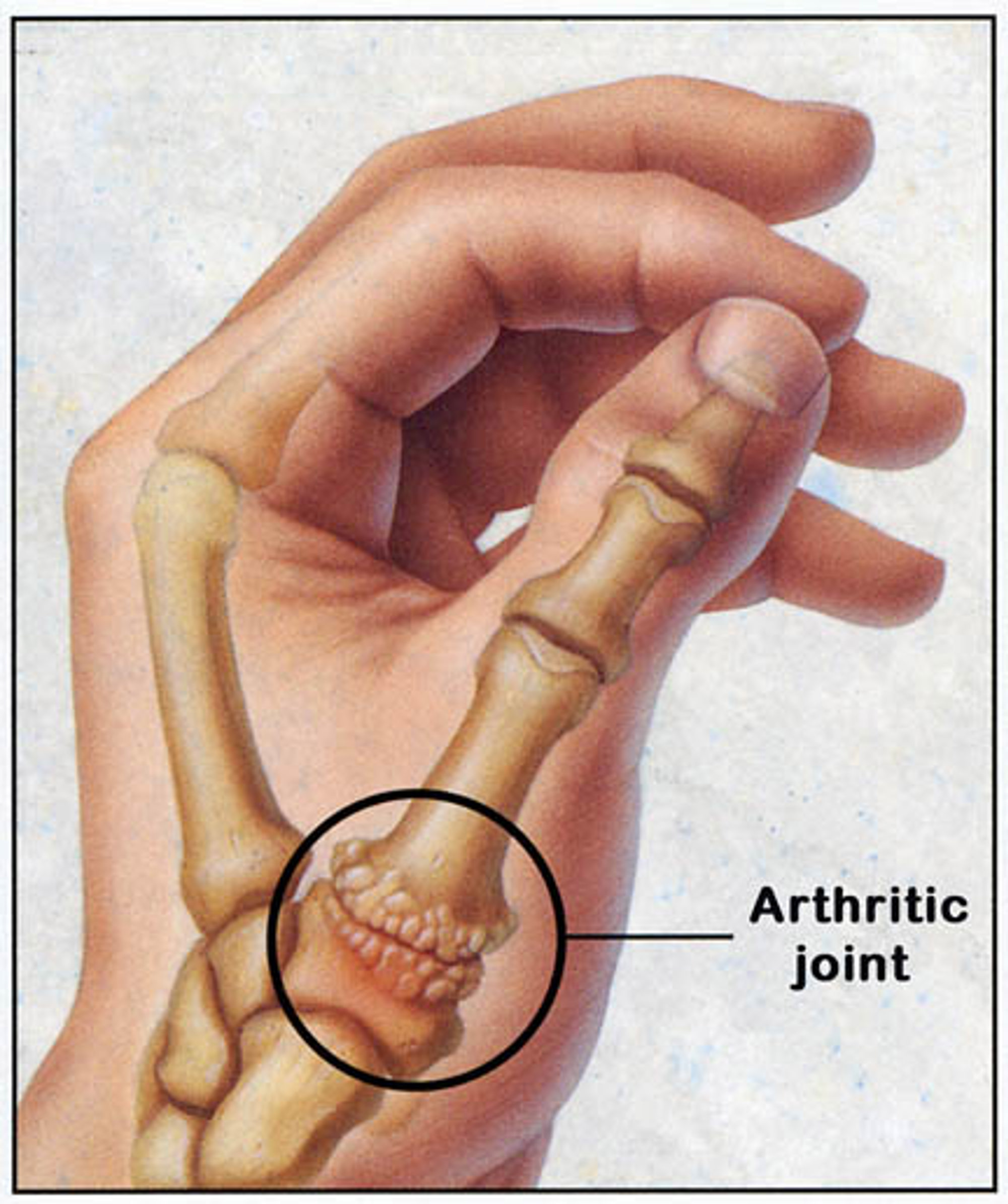
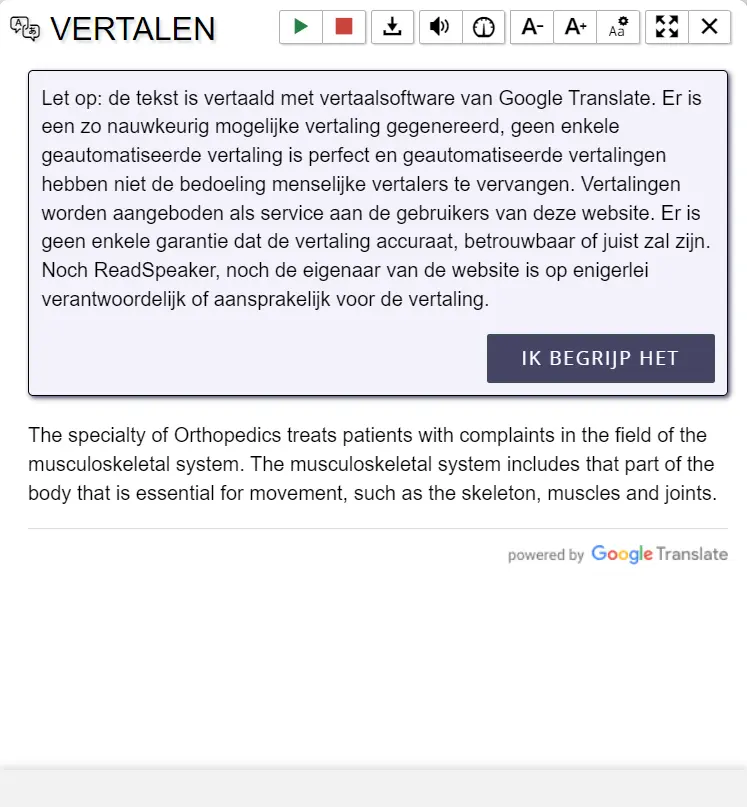
Wat is een duimbasisartrose?
Duimbasisartrose (of -slijtage) is de meest voorkomende vorm van slijtage van het hele lichaam. Als u pijn krijgt door slijtage merkt u dat bij bewegingen en gebruik van de duim. Kracht zetten wordt ook steeds moeilijker. Afhankelijk van de ernst van de pijn is behandeling noodzakelijk.
Het duimbasisgewricht wordt gevormd door het eerste middenhandsbotje en een botje van de handwortel. Zij vormen een zadelvormig gewricht. Door een geringe instabiliteit past het gewricht niet meer mooi en kan vervroegde slijtage optreden.
Oorzaken
De oorzaken van artrose zijn:
- instabiliteit
- overbelasting
- ontsteking
- trauma
Klachten
Bij een duimbasisslijtage ontstaan pijnklachten in de duimmuis, die toenemen bij intensiever gebruik van de duim. Door deze pijn kunt u minder kracht zetten en heeft u problemen met activiteiten als: knopen dicht maken, knijpen en flessen open maken. Daardoor kunt u dingen uit uw hand laten vallen. Vaak straalt de pijn ook uit richting de pols.
Onderzoek
Over het algemeen is er geen ander onderzoek nodig dan lichamelijk onderzoek en een röntgenfoto.
Bij een duimbasisslijtage gaat de duim in een afwijkende stand staan. De duimmuis gaat naar binnen en de rest van de duim gaat overstrekken om toch genoeg te openen. Er is drukpijn ter hoogte van de duimmuis.
Bij het bewegen van de duimbasis, gecombineerd met de druk naar de hand toe treden de pijnklachten toe. De afwijking is goed zichtbaar op de röntgenfoto.
Behandelingsmogelijkheden
Er zijn voldoende behandelingsmogelijkheden zonder operatie. Soms is een operatie nodig.
Conservatieve behandeling (zonder operatie)
Er zijn voldoende behandelingsmogelijkheden zonder operatie.
Pijnstillers
Als de pijnklachten in periodes optreden is soms het gebruik van pijnstillers voldoende om een pijnperiode te overbruggen. Ook een injectie kan heel zinvol zijn in een dergelijke periode met meer pijn.
Een spalk
Als de klachten constanter aanwezig blijven, kan een spalk worden voorgeschreven. De spalk beperkt de beweeglijkheid van de duim, waardoor er minder snel irritatie en overbelasting optreden. Deze moet dan met name gedragen worden wanneer de hand/duim zwaarder belast wordt (huishouden, boodschappen, tuinonderhoud). De spalk kan ook voor de nacht gebruikt worden, maar meestal is dit niet nodig.
Operatieve behandeling
Soms is een operatie nodig. Er zijn twee mogelijkheden.
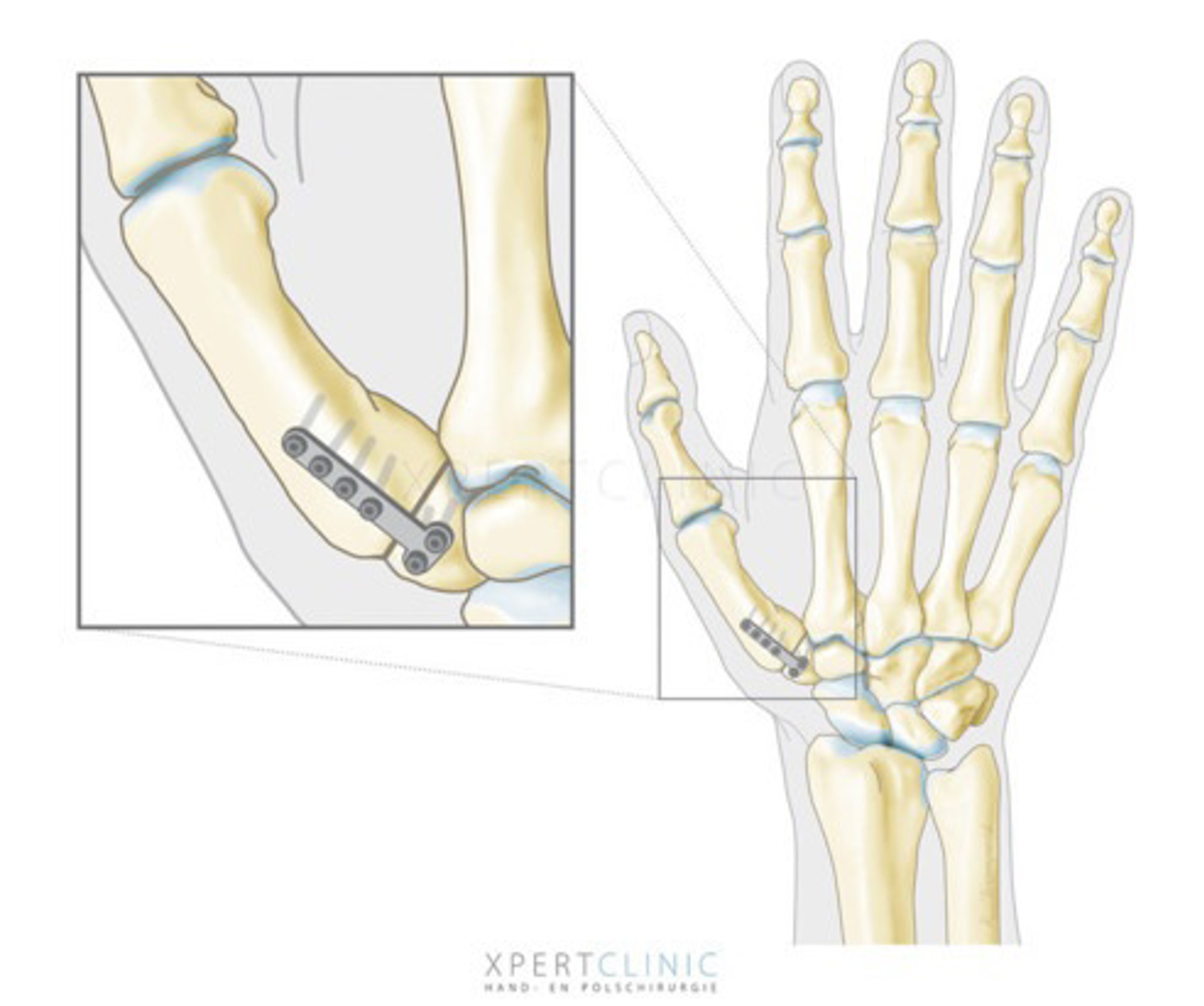
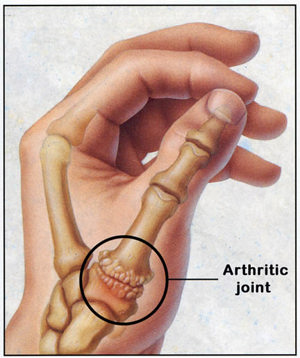
Arthrodese duim (vastzetten van het duimbasisgewricht)
Als de andere gewrichten van de handwortel niet versleten zijn, kan de duimbasis worden vastgezet. Hierdoor wordt de beweeglijkheid van de duim minder, maar de kracht blijft goed. Deze operatie wordt meestal geadviseerd bij patiënten die zwaar werk verrichten.
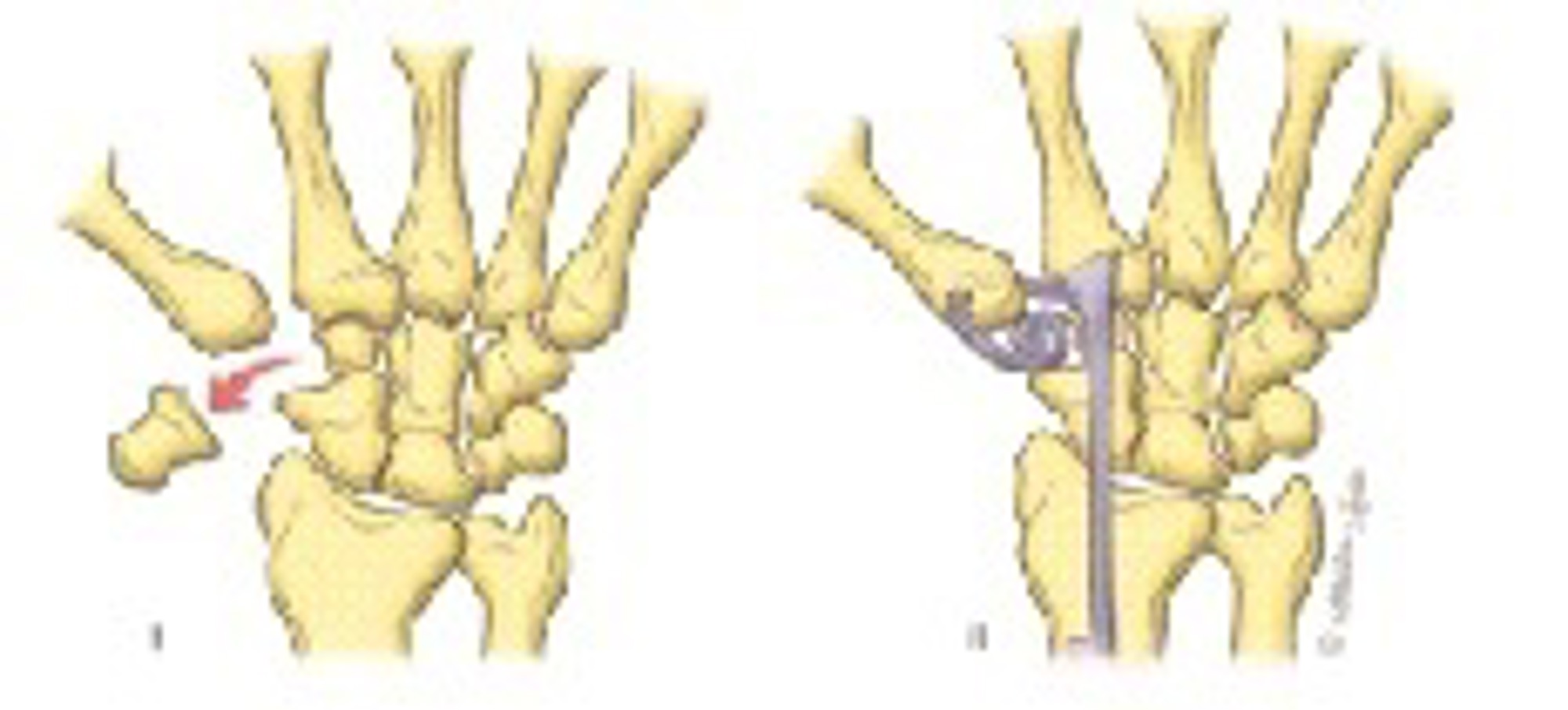
Sardellenplastiek
Bij deze operatie wordt het trapezium (deel van het versleten gewricht) verwijderd en de ruimte opgevuld met een gedeelte van de buigpees van de pols. Deze pees wordt opgerold als een sardientje (of ansjovis) en daar dankt de operatie zijn naam aan, in het Duits heet een sardientje een sardellen.
Bij grote instabiliteit wordt ook een bandreconstructie uitgevoerd van de duimbasis, maar meestal is dit niet nodig. De duim blijft bij deze ingreep goed beweeglijk, wordt wat korter, en de duim is met name in het begin wel wat zwakker. Om de kracht weer helemaal op het oude niveau te krijgen is soms wel een jaar oefenen noodzakelijk. Vaak gaat het sneller.
Waarom wordt u geopereerd?
In overleg met uw specialist heeft u besloten dat de klachten dusdanig zijn dat een operatie nu toch echt nodig is.
Voorbereiding op de ingreep
Het Preoperatief Bureau
Vanuit de polikliniek en vóór de opname in het ziekenhuis wordt u doorverwezen naar het Preoperatief Bureau. Het is belangrijk om u als patiënt zo goed en veilig mogelijk voor te bereiden op de aanstaande ingreep en de vorm van anesthesie die nodig is. Hiervoor is preoperatief onderzoek nodig.
Een preoperatieve screening (POS) is een onderzoek om te kijken of u gezond genoeg bent voor een operatie. De arts controleert uw gezondheid en u krijgt informatie over de behandeling en de risico's hiervan. De screening kan in het ziekenhuis, via de telefoon of volledig digitaal plaatsvinden. Dit is afhankelijk van uw voorkeur, de ingreep en/of uw gezondheid.
Anesthesie
De ingreep geschiedt onder algehele anesthesie (narcose) of regionale anesthesie. Bij het Preoperatief Bureau kunt u met de anesthesist bespreken welke vorm voor u het meest geschikt is. Meer informatie over de gang van zaken voor, tijdens en na de anesthesie krijgt u via het Preoperatief Bureau.
Bloedverdunnende medicijnen
Het gebruik van bloedverdunnende medicijnen moet u, uitsluitend in overleg met uw arts, voor de operatie stoppen. Als u onder begeleiding staat van de Trombosedienst informeer deze dan over de ingreep. De Trombosedienst stemt dan het beleid met u af.
Opnameduur
De ingreep vindt plaats in dagbehandeling. Dit betekent dat u, als alles naar wens verloopt, dezelfde dag na de ingreep weer naar huis mag.
De ingreep
Arthrodese duim
U krijgt de afgesproken vorm van anesthesie toegediend. Via een snee over het gewrichtje wordt het gewricht afgezaagd en de boteinden met 1 of 2 schroeven gefixeerd. De huid wordt gesloten met hechtingen. De nabehandeling is met minimaal 6 weken gips, soms langer.
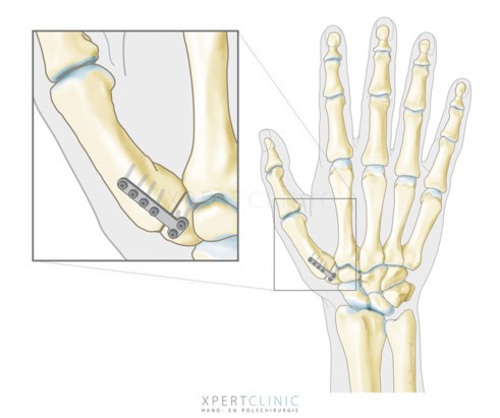
Sardellenplastiek
U krijgt de afgesproken vorm van anesthesie toegediend. Via een snee aan de buigzijde van de duim wordt het botje (trapezium) verwijderd. Via een tweede en soms een derde snede wordt een buigpees of een gedeelte ervan losgemaakt en onderhuids naar de ruimte waar het botje verwijderd is doorgeleid.
Vervolgens wordt de pees opgerold en met hechtingen vastgezet in de ontstane ruimte. Deze gaat als ‘stootkussen’ werken tussen de overgebleven botjes. Het kapsel en de huid worden vervolgens met hechtingen gesloten. De nabehandeling is 2 weken met gips en 4 weken met een afneembare korte duimspalk naar wens.
Na de ingreep
Na de ingreep gaat u naar de uitslaapkamer (Recovery), waar gedurende de eerste uren intensieve bewaking en controle plaatsvinden. Soms treedt na de ingreep misselijkheid op. Na de ingreep heeft u een infuus in uw arm. Een eventueel gipsverband wordt op de uitslaapkamer of gipskamer aangebracht. Als u voldoende hersteld bent gaat u terug naar uw eigen afdeling.
Mogelijke complicaties
Ondanks alle zorg die besteed wordt aan de ingreep, kunnen er soms toch nog complicaties optreden:
- een wondinfectie
- een nabloeding, dit gebeurt zelden
- een bloeduitstorting (hematoom); dit gebeurt geregeld
- gevoelsverlies door de beschadiging van een zenuw; dit gebeurt met enige regelmaat
Weer thuis
Lichamelijke verzorging
U mag douchen of in bad. Belangrijk is hierbij wel dat u het verband of gipsverband droog houdt. Het is belangrijk om uw hand de eerste dagen goed hoog te houden en de mitella te dragen, dit om de kans op zwelling te verkleinen. De vingers zitten niet in het gips, deze kunt u gewoon bewegen.
Pijnbestrijding
Wij adviseren u de eerste dagen na de operatie 3 maal daags 2 tabletten paracetamol (500 mg) in te nemen. Op geleide van uw pijnklachten mag u de pijnstillers afbouwen. Als de pijnstilling niet voldoende werkt of als u vragen heeft over het afbouwen, kunt u contact met ons opnemen.
Poliklinische afspraak
Ongeveer 2 weken na de operatie komt u op controle bij de gipskamer. Dan worden ook de hechtingen verwijderd. Het gipsverband wordt verwijderd en eventueel vervangen door nieuw gips of een afneembare spalk.
Werk en sport
Het moment waarop u weer kunt werken of sporten is afhankelijk van het soort werk of sport dat u doet. Overleg dit met de behandelende specialist tijdens de controle afspraak.
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
Stuur een e-mail (+ link van de pagina) naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. Vertalingen zijn gemaakt met vertaalsoftware en kunnen fouten bevatten. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.