Inleiding
U heeft last van stressincontinentie. Een operatie kan dit verbeteren. Bij deze operatie wordt een kunststof bandje onder de plasbuis geplaatst. Dit bandje heet een midurethrale sling (MUS).
Als u meer wil lezen over wat stressincontinentie is, welke onderzoeken er gedaan kunnen worden en welke niet-operatieve behandelingsmogelijkheden er zijn, verwijzen wij u naar de informatie over onderzoeken en niet-operatieve behandelingen bij stressincontinentie.
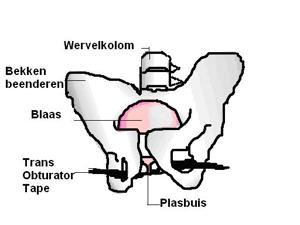
Wat is een midurethrale sling?
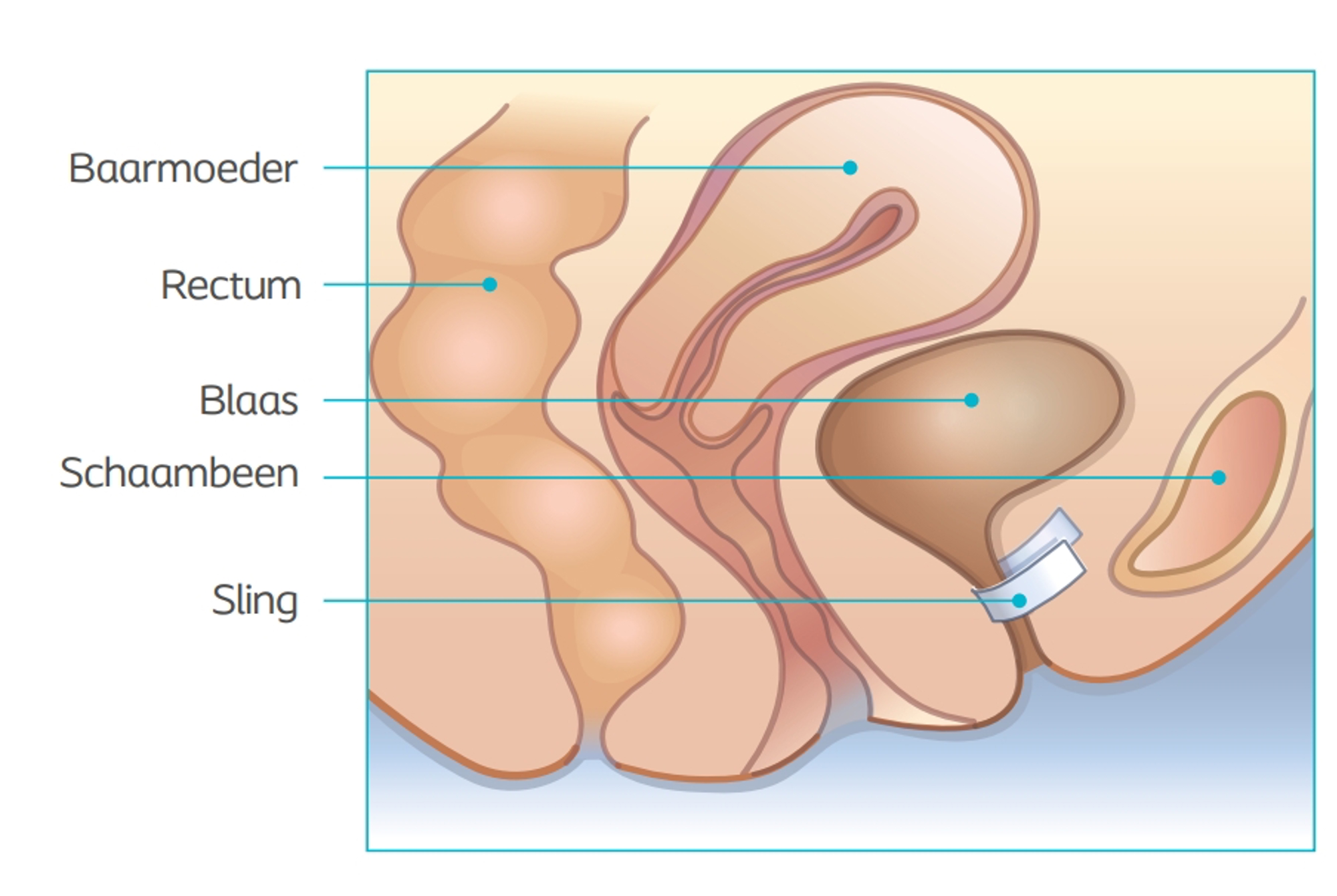
Een midurethrale sling is een kunststof bandje van synthetisch materiaal. Dit bandje kan de verhoogde druk opvangen. Bij drukverhoging wordt de plasbuis tegen dit bandje aangedrukt. De urine kan er zo minder makkelijk langs. Het bandje blijft een leven lang zitten.
In het verleden werd alleen een bandje geplaatst dat onder het schaambeen uitkwam (TVT-RP). Tegenwoordig worden door onze gynaecologen 2 soorten bandjes gebruikt:
- het transobturatorbandje (TVT-O)
- de minisling (Altis)
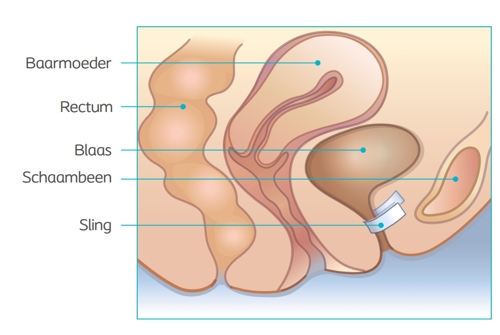
Retropubisch bandje (TVT-RP)
Om het bandje te plaatsen wordt een kleine snee in de schede (vagina) gemaakt. Het bandje loopt achter het schaambeen langs en komt via de huid net boven het schaambeen naar buiten. De uiteinden worden net onder de huid afgeknipt. De openingen gaan vanzelf dicht. Soms wordt er een hechting geplaatst. De snee in de schede wordt met een aantal oplosbare hechtingen gesloten.
Voordelen
- Deze methode wordt al heel lang gebruikt. Hierdoor weten we dat ook op de lange termijn mensen tevreden blijven na het plaatsen van het bandje.
Nadelen
- De kans op complicaties tijdens de operatie is iets groter dan bij andere bandjes.
- U heeft meer risico om niet goed uit te kunnen plassen na de operatie.
Dit type bandje wordt bij ons door een uroloog geplaatst.
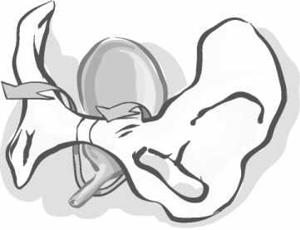
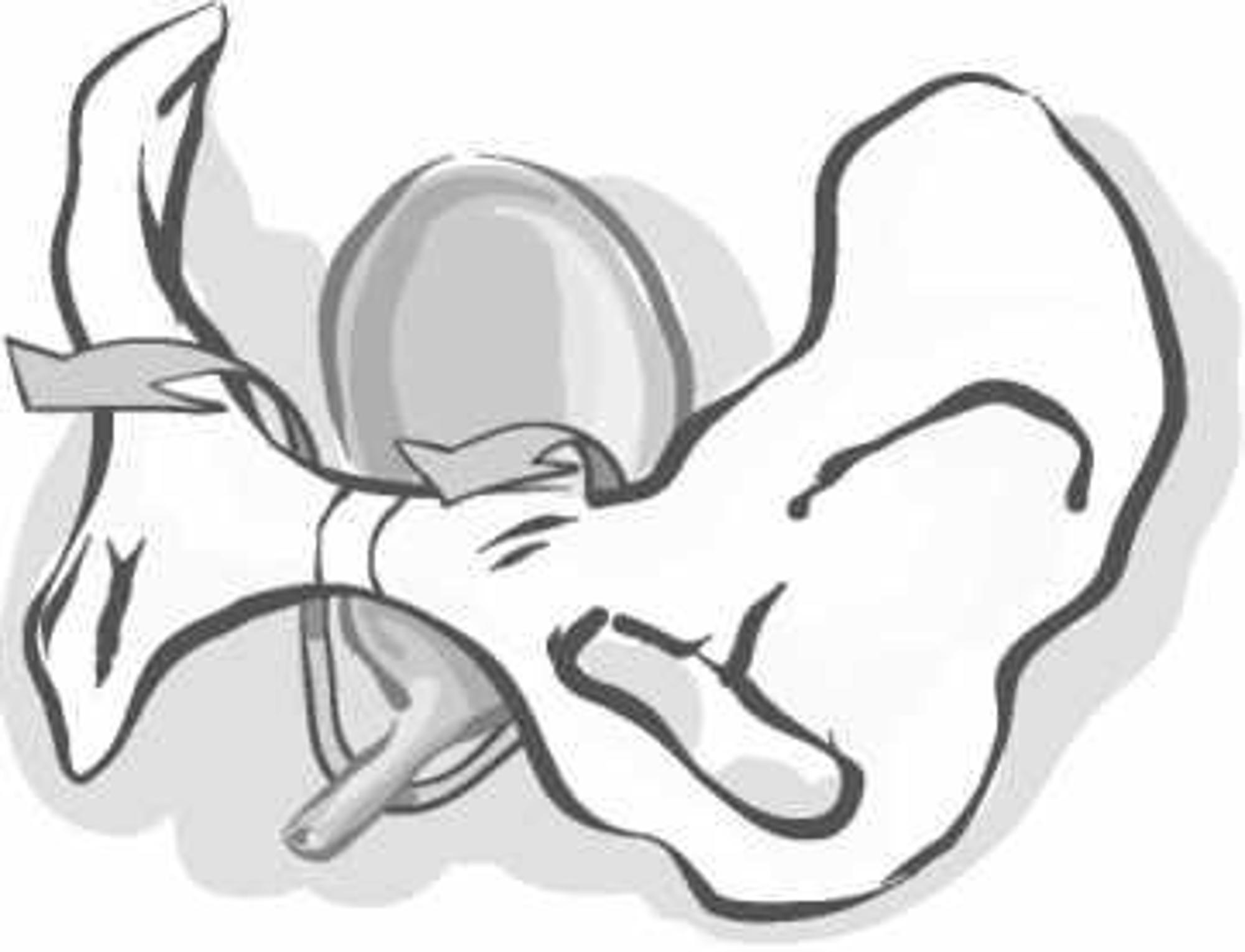
Transobturator bandje (TVT-O)
Om het bandje te plaatsen wordt een kleine snee in de schede (vagina) gemaakt. De uiteinden van het bandje komen naar buiten aan de binnenzijde van uw dijbeen (in de liesplooi). Deze worden net onder de huid afgeknipt. De openingen gaan vanzelf dicht. Soms wordt er een hechting geplaatst. De snee in de schede wordt met een aantal oplosbare hechtingen gesloten.
Voordelen
- Er is minder kans op complicaties rondom de operatie dan bij de TVT-RP.
- De tevredenheid na de operatie is ook op lange termijn (meer dan 5 jaar) erg goed.
Nadelen
- U kunt een paar weken last hebben van pijn in de liezen. Heel soms blijft deze pijn. Dit komt niet vaak voor. In zeldzame gevallen is dit een reden om (een deel van) het bandje te verwijderen.
- Er is iets meer kans op aanhoudende pijnklachten en pijn bij het vrijen dan bij de TVT-RP.
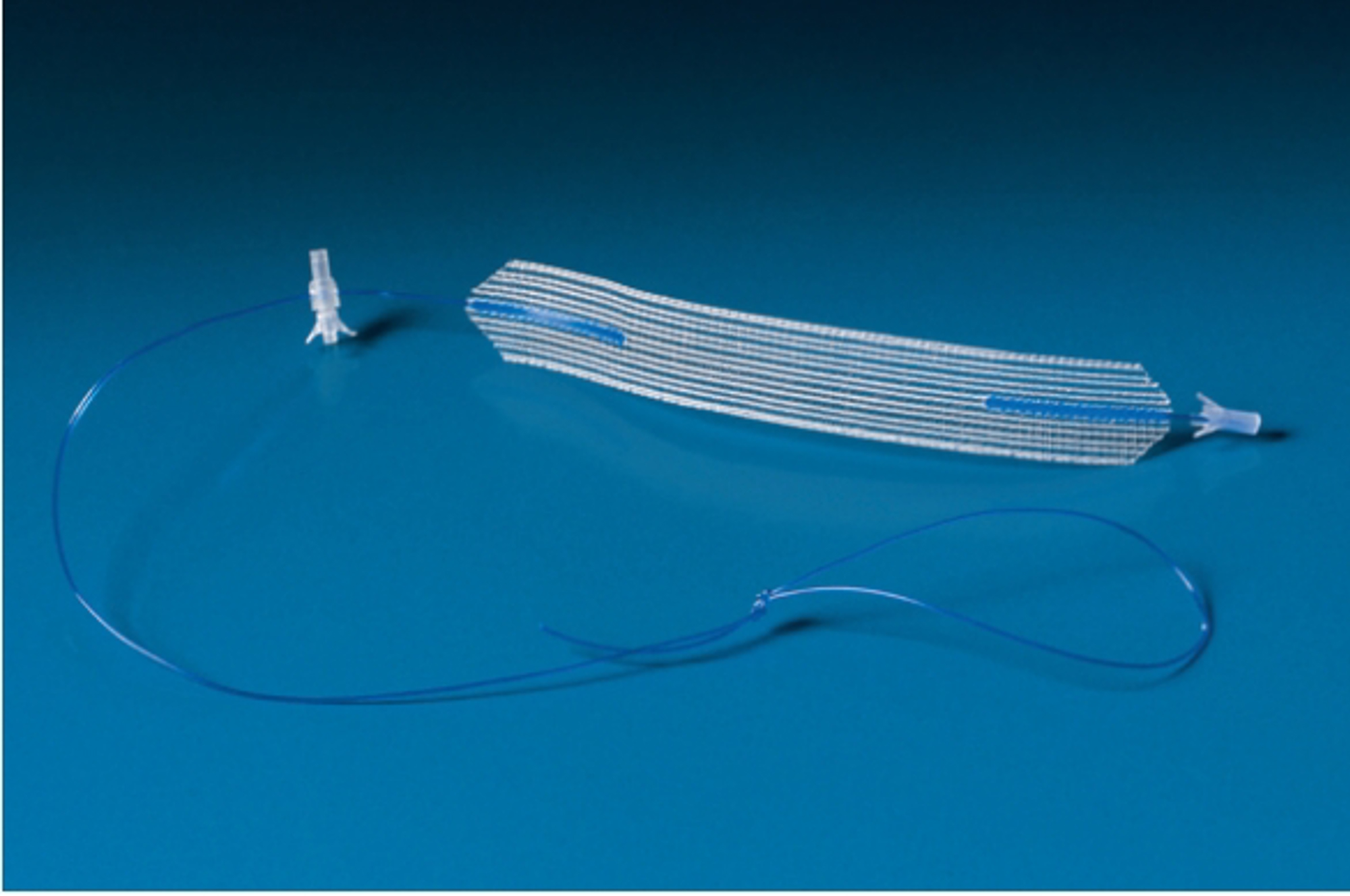
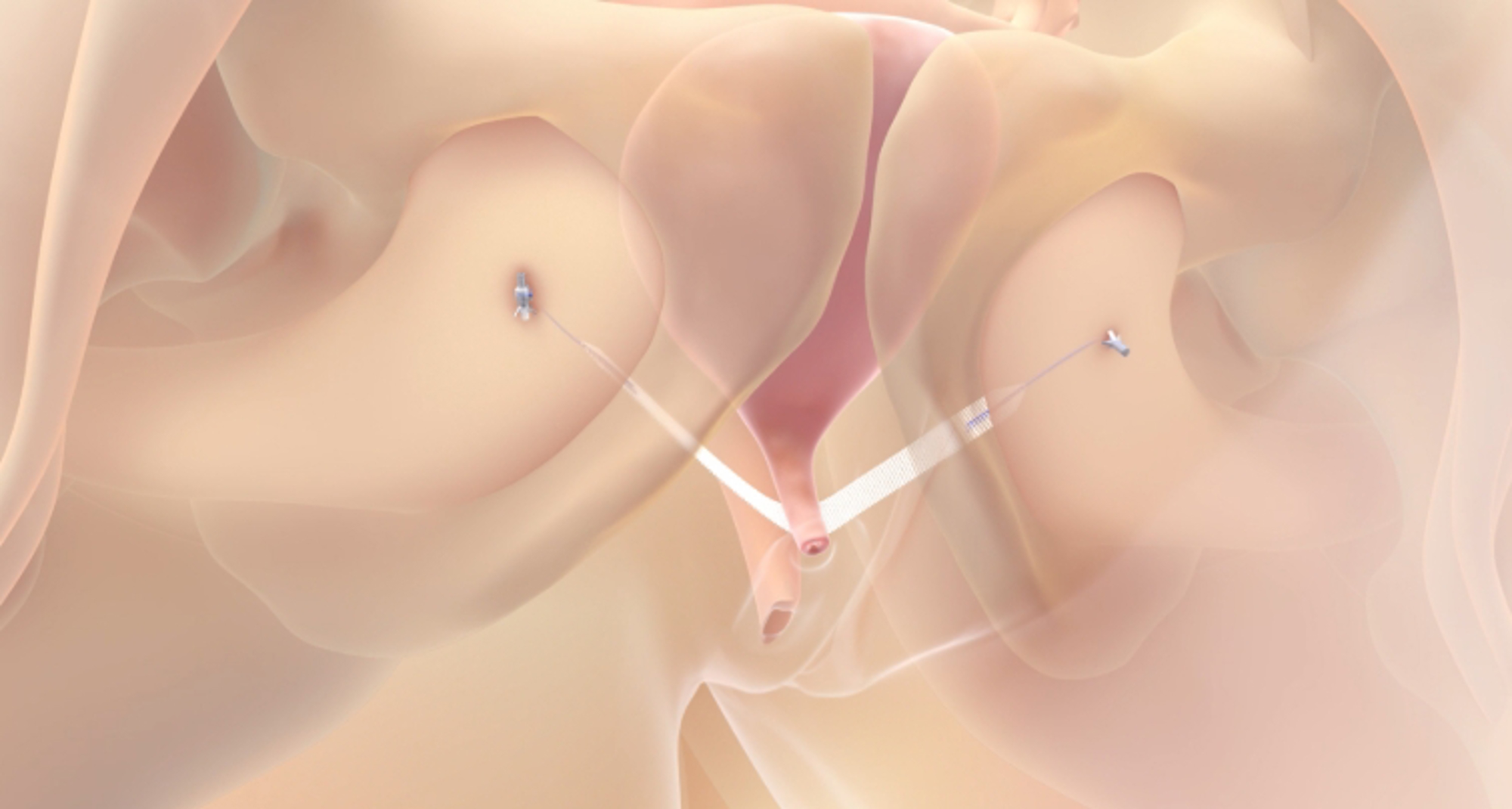
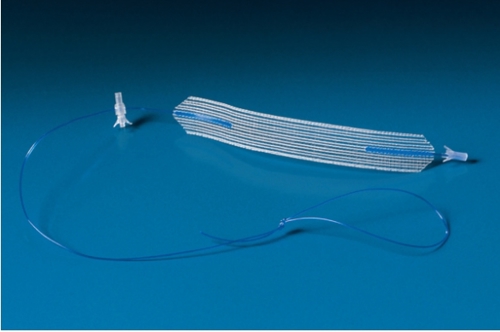
Minisling (Altis)
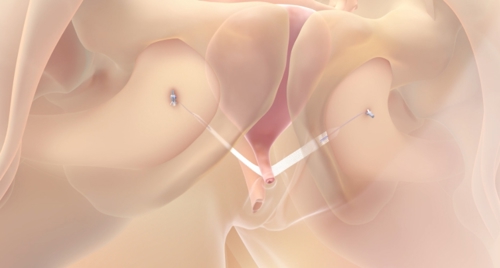
Om het bandje te plaatsen wordt een kleine snee in de schede (vagina) gemaakt. Vervolgens worden de uiteinden van het bandje vastgezet met 2 ankertjes aan weerszijden in het bekken. De uiteinden komen dus niet via de huid naar buiten zoals bij de andere soorten bandjes. De snee in de schede wordt met een aantal oplosbare hechtingen gesloten.
Voordelen
- Er is minder kans op liespijn na de operatie dan bij de TVT-O.
- Er wordt een korter bandje gebruikt, er wordt dus minder kunststof materiaal ingebracht.
- Het bandje kan, als dat nodig is, volledig verwijderd worden. De ankertjes kunnen niet verwijderd worden.
Nadelen
- Het is nog een vrij nieuwe operatie. Uit de onderzoeksresultaten tot 5 jaar blijkt dat het bandje net zo goed is als TVT-O. We weten nog niet hoe het op de langere termijn is.
- Er is iets meer kans op aanhoudende pijnklachten en pijn bij het vrijen dan bij de TVT-RP.
Minisling (Altis)
Wat kunt u verwachten na de operatie?
De resultaten van een operatie waarbij een bandje wordt geplaatst, zijn gemeten over een periode van enkele jaren en zijn meestal zeer goed. Ongeveer 90-95% van de patiënten is tevreden tot zeer tevreden met het resultaat, 85% van de patiënten heeft helemaal geen urineverlies meer. De verbetering na de operatie is vaak blijvend, soms komen de klachten terug.
Complicaties
Bij elke operatie kunnen complicaties ontstaan. We beschrijven de meest voorkomende en belangrijkste complicaties hieronder.
Een blaasontsteking
Mogelijke klachten zijn: een branderig gevoel of stekende pijn bij het plassen, vaak moeten plassen en soms bloed bij de urine. Zo nodig wordt uw urine gecontroleerd en start u met antibiotica. Een blaasontsteking is daarmee goed te behandelen.
Een bloeding in de vagina tijdens de operatie
Bij een bloeding brengt de arts een tampon in de vagina en krijgt u een blaaskatheter. De tampon en blaaskatheter worden meestal na enkele uren verwijderd.
Het lukt niet om te plassen
Bij ongeveer 1 op de 10 vrouwen lukt het na de operatie niet om te plassen. Dan leert u om uzelf te katheteriseren. Meestal lukt het plassen na een paar dagen wel. Bij enkele vrouwen (ongeveer 1%) blijft de klacht bestaan.
Een beschadiging van de urinebuis of de blaas
Bij deze zeldzame complicatie wordt de beschadigde blaas of urinebuis, direct hersteld. U krijgt dan een blaaskatheter en moet soms langer in het ziekenhuis blijven. Een beschadiging van de blaas of urinebuis geneest meestal na enige tijd goed, waarna de katheter verwijderd kan worden. Het risico hierop is groter bij een TVT-RP.
Urineverlies bij aandrang
Door de operatie kan de blaas extra prikkelbaar worden. Bij aandrang om te plassen kan urineverlies ontstaan. Dit is een andere vorm van urineverlies dan waarvoor de operatie was. Dit komt bij ongeveer 5 van de 100 vrouwen voor. Meestal gaat dit vanzelf weer over. Maar als het blijft, kan dit erg vervelend zijn. Hier zijn verschillende behandelingen voor.
Exposure
Bij ongeveer 3 van de 100 vrouwen kan het bandje na verloop van tijd bloot komen te liggen. Dit wordt tape-exposure genoemd. U kunt dan last hebben van pijn, bloedverlies en meer afscheiding. Vrijen kan pijnlijk zijn voor u en uw partner. Uw arts bespreekt de behandelopties met u.
Pijn en pijn bij het vrijen
Het komt heel soms voor dat het bandje een trekkend gevoel en/of pijn geeft bij het vrijen. Heel soms ervaren vrouwen een verandering in het orgasme of is dit pijnlijk. Het risico hierop is groter bij de TVT-O en minisling. Als de klachten vervelend blijven, kan de arts het bandje aan de zijkant waar het pijn doet doornemen. Dit geeft vaak verlichting. Maar de stress urine-incontinentie (urineverlies) kan dan wel weer toenemen of terugkeren.
Voorbereiding op de operatie
Voordat uw operatie ingepland kan worden, krijgt u een telefonische of fysieke afspraak met het Preoperatieve bureau. Hier wordt ook met u besproken hoe u zich moet voorbereiden voor de operatie en welke vorm van anesthesie u krijgt. Kijk voor meer informatie bij Anesthesie en preoperatief onderzoek.
Hoe verloopt de operatie?
- De operatie is meestal in dagbehandeling.
- Het is een eenvoudige ingreep. De operatie zelf duurt 20 minuten
- De operatie wordt uitgevoerd op de operatiekamer
- U gaat onder narcose of u krijgt een ruggenprik
Wat doet de arts?
Voor de operatie krijgt u antibiotica om infecties te voorkomen en te zorgen dat het bandje niet wordt afgestoten. Op de operatiekamer krijgt u een slangetje in de blaas (katheter), om de blaas leeg te laten. De arts maakt vervolgens een klein sneetje in de wand van de vagina, aan de voorkant. Dit sneetje is ongeveer 1 tot 1,5 cm groot en komt onder de plasbuis. Het bandje wordt onder de plasbuis gelegd. Gedurende de ingreep of na het uitwerken van de ruggenprik wordt de blaaskatheter verwijderd.
Na de operatie
Naar de verkoeverkamer
Na de operatie gaat u naar de verkoeverkamer (uitslaapkamer). Hier vinden regelmatige controles plaats van uw hartslag, bloeddruk, urineproductie en het vloeien. Als het nodig is, krijgt u daar ook medicijnen tegen de pijn of misselijkheid. Zodra u goed wakker bent en de controles goed zijn, brengt de verpleegkundige u naar de verpleegafdeling.
Naar de verpleegafdeling
Op de verpleegafdeling controleert de verpleegkundige regelmatig uw bloeddruk, pols en het vloeien en vraagt hij/zij naar de pijn die u heeft. Uw contactpersoon wordt gebeld om te laten weten dat u terug bent op de afdeling.
Na de operatie heeft u:
- eventueel een katheter in uw blaas. Dit is een dun slangetje dat via de plasbuis in uw blaas is ingebracht en de urine naar een opvangzak afvoert;
- een infuus in uw arm voor het toedienen van vocht.
De anesthesioloog spreekt goede pijnstilling met u af. Als u toch pijn blijft houden, meldt u dit bij de verpleegkundige. Zij overlegt over extra of andere medicijnen. Voor uw herstel is het belangrijk dat u goede pijnstilling krijgt. Als u een katheter heeft, wordt deze op dezelfde dag (na de operatie) verwijderd zodat u weer zelf kunt plassen. Als dat goed gaat mag u meestal dezelfde dag naar huis.
Eten en drinken
Na de operatie mag u weer gewoon eten en drinken. U kunt wel de eerste dagen misselijk zijn. Zodra het drinken en plassen goed gaat, verwijdert de verpleegkundige het infuus.
Plassen
Wanneer u zelf geplast heeft, controleert de verpleegkundige met een echoapparaat of er niet te veel urine is achtergebleven in de blaas. Als er te veel urine in de blaas achterblijft, wordt u geleerd hoe u zelf de blaas kunt leegmaken met een katheter.
Naar huis
Meestal kan deze operatie in een dagbehandeling gedaan worden en gaat u in de loop van de middag of avond weer naar huis.
Bij uw ontslag krijgt u:
- Een afspraak op de polikliniek Gynaecologie.
- Eventuele recepten voor medicijnen die gestart zijn tijdens de opname worden digitaal naar uw eigen apotheek gestuurd. U kunt hier uw medicijnen ophalen.
Herstel en leefregels thuis
Bij een TVT-O bandje kunt u een paar dagen pijn hebben in de liezen of bovenbenen. Bij de TVT-RP en minisling is dit vaak niet zo. Deze klachten zijn meestal binnen 2 weken over. U kunt kleine wondjes hebben in de liezen of boven het schaambot. Dit is niet bij iedereen. Deze wondjes hebben geen bijzondere verzorging nodig. Het
wondje in de vagina geeft meestal geen problemen.
De een herstelt snel, de ander heeft een langzamer herstel. Soms is er een complicatie waardoor het langer duurt. Deze regels geven een richtlijn:
- Het is belangrijk om dagelijks voldoende te drinken, 1,5 - 2 liter per dag om de kans op blaasontsteking te verminderen.
- Het is belangrijk regelmatig te plassen, ten minste vijf keer per dag. De eerste weken treedt soms nog ongewild urineverlies op. Ook kunt u tijdelijk meer aandrang voelen. Sommige vrouwen hebben het gevoel ‘over een weerstand’ te plassen. Dat gevoel verdwijnt later vanzelf.
- U kunt spontaan hechtmateriaal verliezen, gewoonlijk na enkele weken.
- De eerste 2-3 weken kunt wat helder of juist donker bloed verliezen, dit kan wat riekend zijn. Hiervoor geen tampons gebruiken.
- In verband met inwendige hechtingen zolang er bloederige afscheiding is niet baden of zwemmen, douchen mag gewoon.
- Zo nodig kunt u bij pijnklachten paracetamol gebruiken (maximaal 4 maal 1000mg per dag).
- U mag na 2 weken autorijden en fietsen mits u geen hinder ondervindt van uw wond en uw concentratievermogen goed is.
- Afhankelijk van uw werkzaamheden, mag u na 2 weken weer gaan werken. Bij fysiek inspannend werk, kan deze periode langer zijn.
- Geen gemeenschap hebben gedurende de eerste 4 weken.
- Geen zware inspanning verrichten gedurende de eerste 4 weken (zware dingen tillen, zware huishoudelijke taken inclusief stofzuigen, zware boodschappen).
- Neem voldoende rust.
- U krijgt een telefonische afspraak mee met de verpleegkundige van de polikliniek voor ongeveer 6 weken na de operatie. Na 3 maanden krijgt u een fysieke afspraak bij de arts die u geopereerd heeft.
Contact opnemen
Wanneer contact opnemen?
Neem contact op als u last krijgt van:
- Koorts boven de 38⁰C
- Toenemende buikpijn die met paracetamol niet verdwijnt.
- Toenemend bloedverlies, helderrood en meer dan een menstruatie.
- Gevoel niet goed uit te kunnen plassen of pijn bij plassen.
- Geen ontlasting binnen 3 dagen na de operatie ondanks gebruik van laxeerpoeder.
Met wie contact opnemen?
Tot aan de nacontrole kunt u bij vragen of klachten altijd contact opnemen met de polikliniek Gynaecologie tijdens kantooruren. Buiten kantooruren kunt u terecht bij de Verloskamers/Spoedlijn. Heeft u na uw opname nog vragen? Dan kunt u contact opnemen met de afdeling Gynaecologie in Venlo.
De telefoonnummers vindt u onderaan deze informatie.
Meer informatie
Deze websites zijn mogelijk interessant voor u:
Vragen
Heeft u nog vragen? Bespreek deze dan tijdig voor de geplande operatie met uw arts.
Contact
Opmerkingen
Ziet u een typfout, een taalkundige fout, of heeft u moeite met de leesbaarheid?
Ziet u teksten of afbeeldingen met auteursrechten die wij niet hebben vermeld?
Stuur een e-mail naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.