Inleiding
Omdat u door uw nierziekte te maken heeft gekregen met de noodzaak van een goede toegang tot de bloedbaan is deze informatie samengesteld. Een toegang tot de bloedbaan is de start van elke hemodialysebehandeling; zonder goede vaattoegang kan men geen hemodialysebehandeling uitvoeren. Op onze afdeling zijn daarom ook coördinatoren met betrekking tot de vaattoegang aangesteld. Deze informatie is bedoeld om u te informeren over de toegang tot de bloedbaan, hoe u hiermee om moet gaan en wat u kunt doen bij eventuele problemen.
Met hemodialyse worden afvalstoffen en overtollig vocht, die normaal via de nieren worden uitgescheiden, verwijderd uit het bloed met behulp van een filter (= de kunstnier). Om voldoende bloed naar de kunstnier te leiden, is een toegang tot de bloedbaan nodig. Er bestaan verschillende soorten toegangen tot de bloedbaan. De voorkeur gaat uit naar een permanente toegang. De permanente toegang “de shunt” wordt in hoofdstuk 1 uitgelegd. De tijdelijke toegang “de katheter” komt in hoofdstuk 2 aan bod.
Met vriendelijke groet,Werkgroep vaattoegang
Dialyseafdeling VieCuri
Belangrijk!
Op het moment dat u te horen krijgt dat u in aanmerking komt voor een nierfunctie-vervangende behandeling mag u geen bloed meer laten afnemen uit de arm en hier ook geen infuus meer laten prikken. Dit om de bloedvaten niet te beschadigen. Bloedprikken op de hand en een infuus op de hand mag nog >wel!
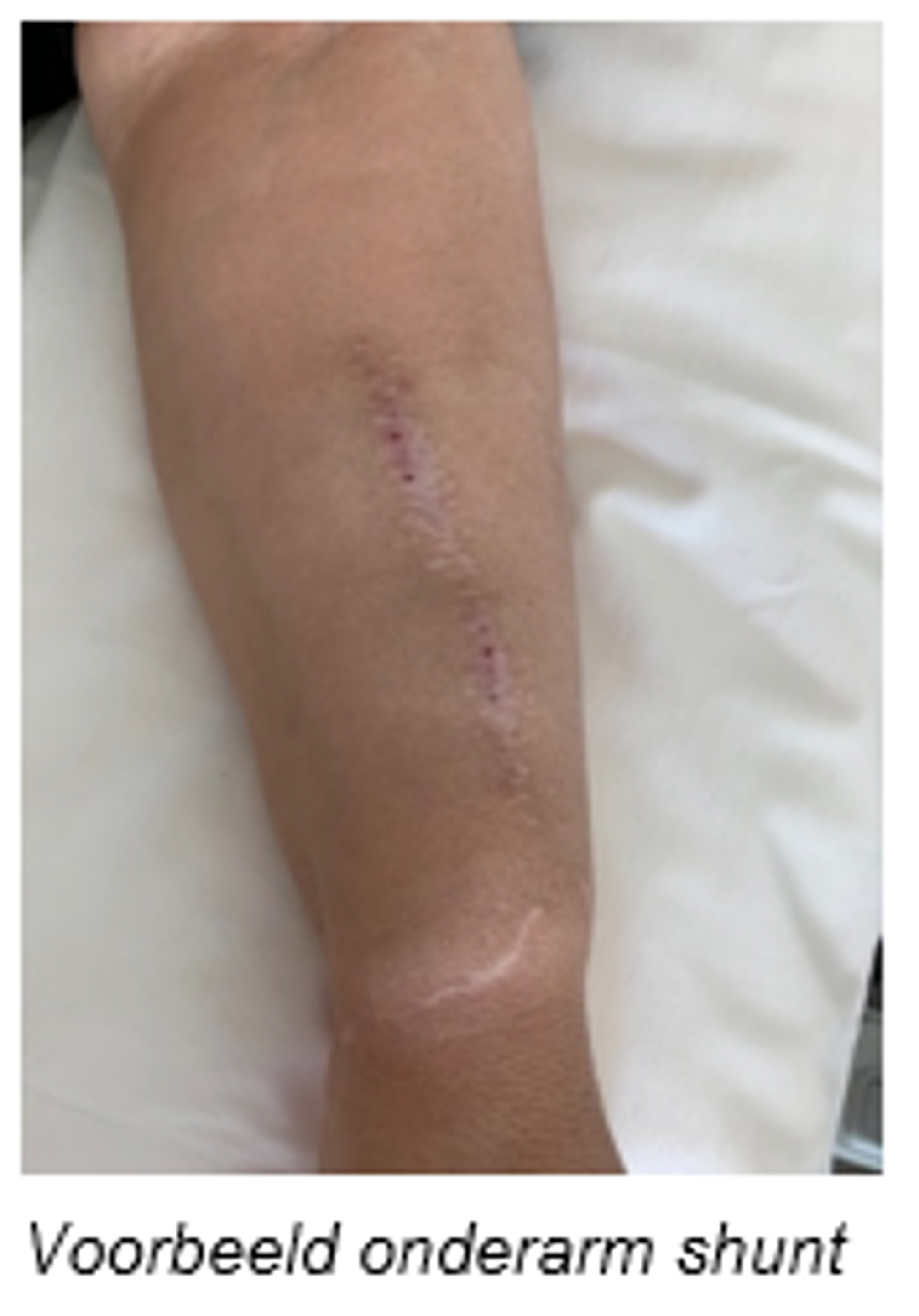
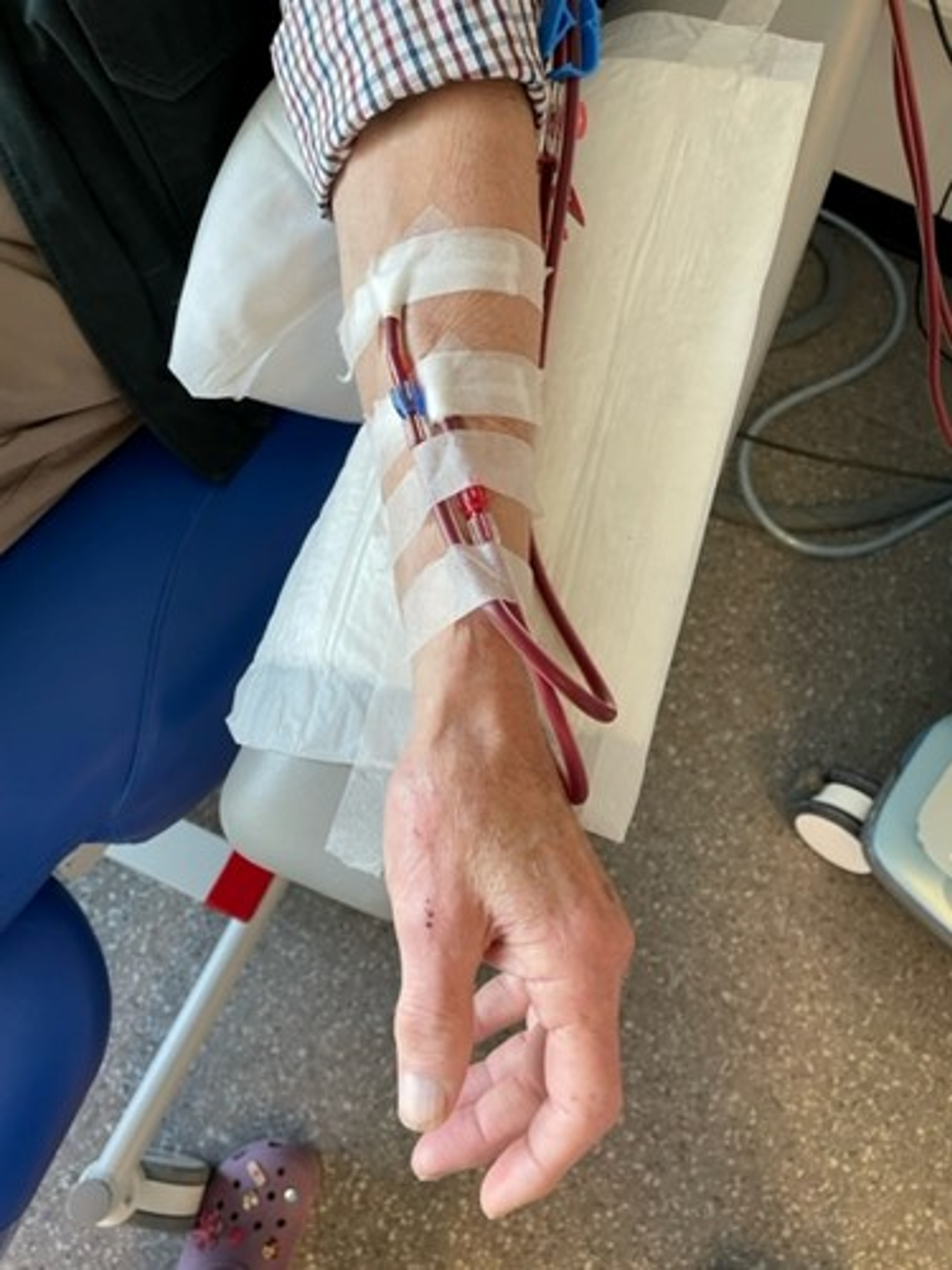
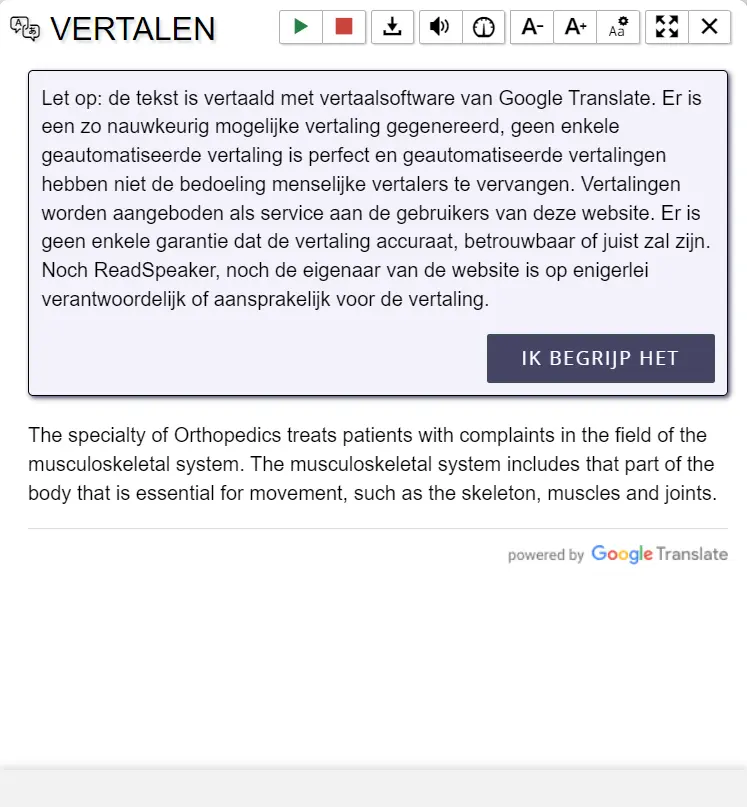
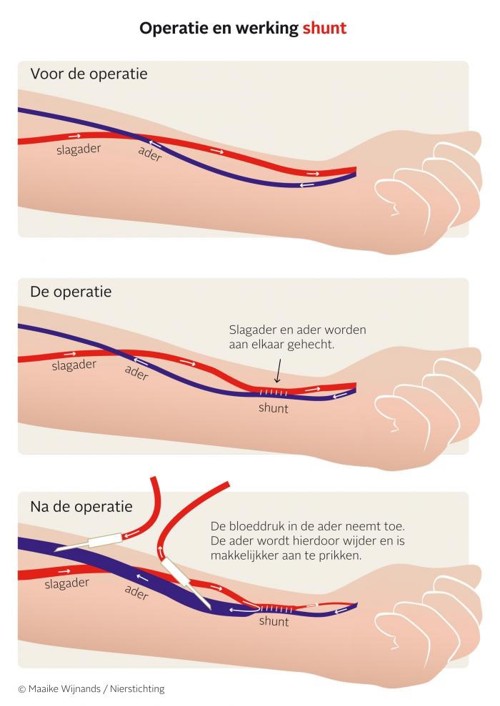
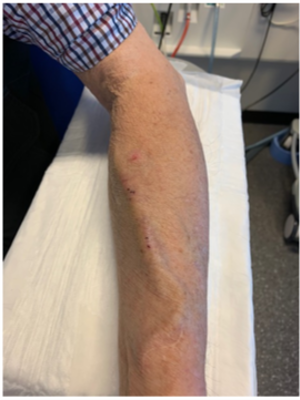
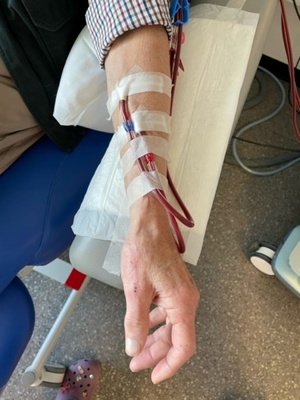
De shunt
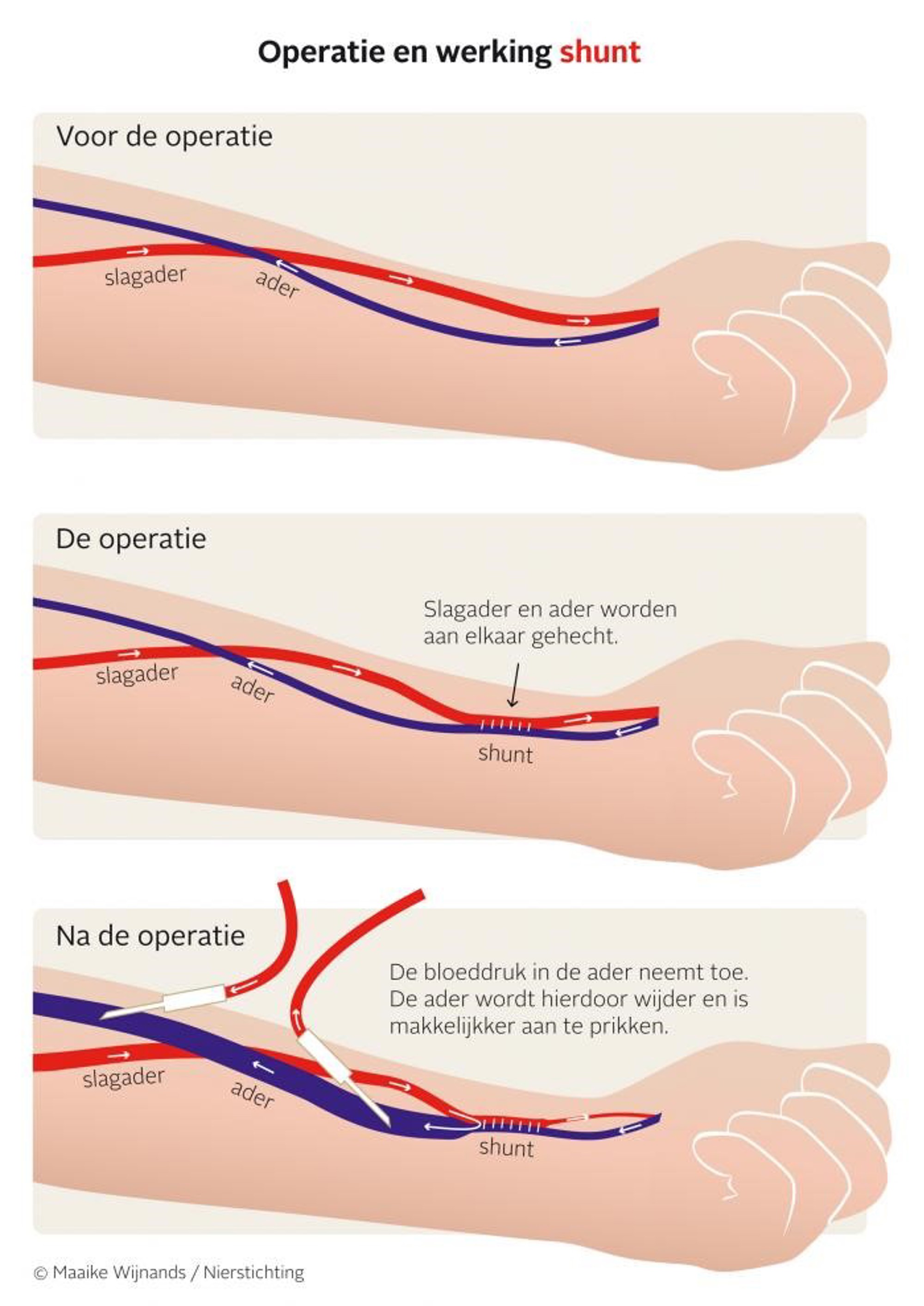
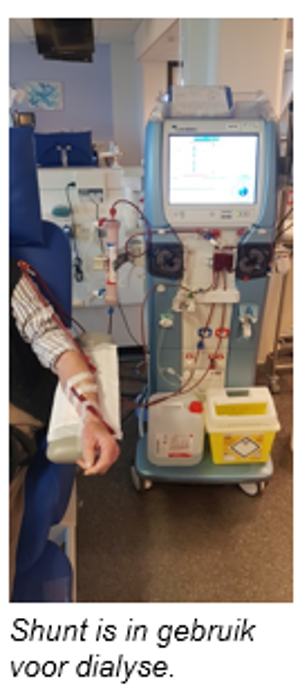
Een shunt is een directe verbinding tussen een slagader en ader en ligt meestal in de arm. Door deze verbinding stroomt het bloed van de slagader direct in de ader, waar vervolgens een hogere druk ontstaat en het bloed sneller gaat stromen. De ader zet daardoor uit en krijgt een stevigere wand zodat de shunt makkelijk is aan te prikken.
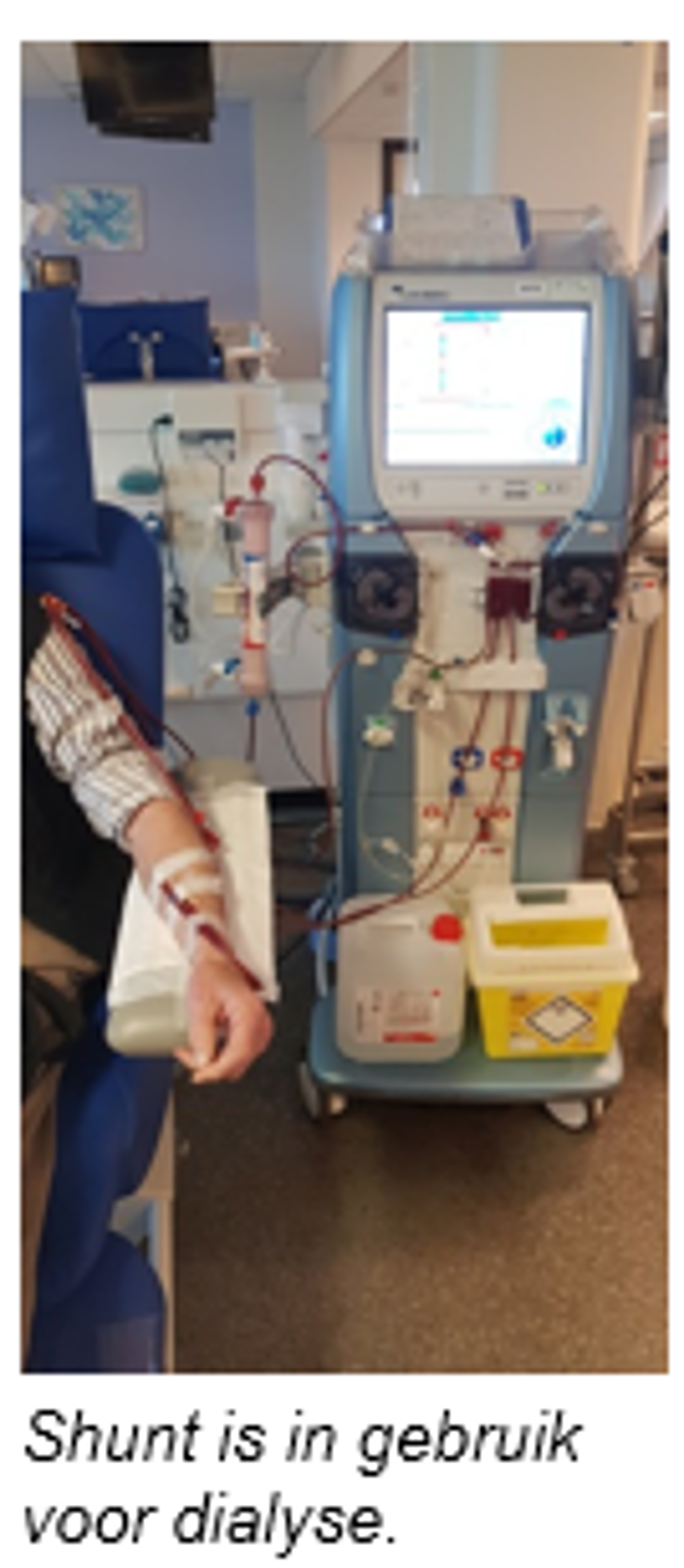
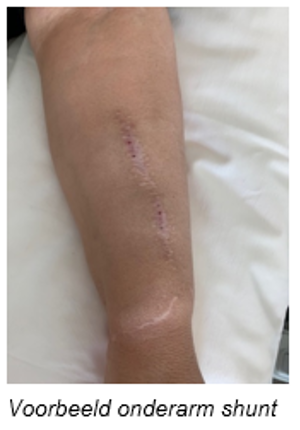
De shunt wordt aangeprikt met 2 naalden: 1 naald voert het ongezuiverde bloed van het lichaam naar de kunstnier, de andere voert het gezuiverde bloed weer terug naar het lichaam.
Na de dialyse worden de naalden verwijderd en de prikgaatjes dichtgedrukt totdat ze niet meer bloeden. De shunt wordt meestal aangelegd in één van de onderarmen. Indien dit niet mogelijk is, wordt de shunt in de elleboog of bovenarm geplaatst.
Als het niet mogelijk is om een directe verbinding te maken tussen de slagader en de ader, wordt er een verbinding met behulp van ander materiaal gemaakt. Dit kan een stukje kunststof zijn of een stukje van een ader uit het eigen been.
Vooronderzoek
Voordat u geopereerd gaat worden, wordt er eerst een duplex van beide armen gemaakt. Er kan zo gekeken worden door middel van een echokop naar de bloedvaten in uw armen en hals. Aan de hand van de uitslagen wordt er gekeken welke arm het beste in aanmerking komt voor een shunt aan te leggen. Dit onderzoek is pijnloos.
De operatie
Voor de operatie
Voor het aanleggen van een shunt verblijft u één of meerdere dagen in het ziekenhuis. Het verblijf hangt af van het type shunt en het verloop van de operatie. De vaatchirurg kan u daar meer informatie over geven. Indien u bloedverdunners gebruikt, spreekt de vaatchirurg met u af hoe u deze medicijnen moet innemen rond de dagen van de operatie.
Operatie
De operatie vindt meestal onder plaatselijke verdoving plaats. In een enkel geval besluit de anesthesist (narcotiseur) in overleg met de vaatchirurg tot een volledige narcose. De operatie wordt uitgevoerd door een vaatchirurg en neemt ongeveer een uur in beslag.
Na de operatie
Na de operatie heeft u een wondje in de arm. De wondrandjes worden door middel van hechtingen bij elkaar gehouden, zodat ze weer goed tegen elkaar groeien. De eerste dagen na de operatie kunnen de hand en onderarm enigszins gezwollen zijn. Als u in bed ligt kunt u de onderarm iets hoger op een kussen leggen. Meestal zit er een klein verbandje omheen. Na de operatie controleert de verpleegkundige regelmatig de shunt op een goede doorstroming. De dialyseverpleegkundigeleert u hoe u zelf thuis de shunt kunt controleren.
Wat kunt u zelf doen
- Dagelijks controleren of u de shunt voelt trillen.
- Dagelijks controleren of u de shunt kunt horen, door uw oor tegen de shunt aan te leggen. U hoort dan een ruis ter hoogte van de operatiewond.
- Dagelijks de shunt controleren op het volgende:
- Zwelling
- Roodheid
- Pijn
- Nabloeding
- Pus
- Warmte
Een week tot tien dagen na de operatie volgt een poliafspraak bij de vaatchirurg. Ook krijgt u 2 weken en 6 weken na de shuntoperatie een duplex onderzoek ter controle van de shunt om te zien hoe deze zich ontwikkelt.
Het zou fijn zijn als u zich na deze afspraken meldt bij de Dialyseafdeling voor een controle van de shunt door de dialyseverpleegkundige.
Ontwikkeling
Een shunt heeft minstens zes weken nodig om zich te ontwikkelen. Dit noemen we de rijpingsperiode. Vanaf een week na de operatie kunt u de ontwikkeling van de shunt bevorderen door in een zachte bal of spons te knijpen. Dit doet u 3x per dag, gedurende vijf minuten. De bal of spons krijgt u van de dialyseverpleegkundige. Start hier pas mee na het verwijderen van de hechtingen. Na de rijpingsperiode kan de shunt worden aangeprikt.
Waarom?
Voor een optimale behandeling is het van belang dat de shunt:
- Gemakkelijk toegankelijk is (goed aan te prikken).
- Regelmatig te gebruiken is (2-3 keer per week zonder ernstige beschadigingen aan het bloedvat).
- Een lange levensduur heeft (u moet er jaren mee kunnen dialyseren.
- Een grotere doorsnede krijgt.
- De wand van de ader steviger wordt.
Mogelijke complicaties (nadat de shunt in gebruik is genomen)
Bloeduitstorting
Ook wel hematoom genoemd. Deze kan ontstaan na gebruik van de shunt.
Wat te doen?
Meestal verdwijnt het hematoom spontaan binnen enkele dagen. In deze tijd kan het wel van kleur en grootte veranderen. Bij hevige pijn en een erg dikke shuntarm moet u direct contact opnemen met de dialyseafdeling.
Pijnlijke, rode of gezwollen shunt
Dit kan wijzen op een infectie. Een pijnlijke, rode shunt kanook wijzen op een irritatie van de huid. Mogelijke oorzaken: hetgebruik van pleisters, ontsmettingsmiddelen en/of het gebruik van verdovingscrème ter voorbereiding op het aanprikken van de shunt.
Wat te doen?
Controleer de shunt (zie 1.7) en meet uw temperatuur op. Bij 38°C of hoger moet u direct contact opnemen met de dialyseafdeling en/of uw behandelend nefroloog.
Gevoelloze, koude en/of blauwe vingers
U kunt hier last van krijgen door een verminderde doorstroming van het bloed naar de hand ten gevolge van de shuntaanleg. Dit kan zich uiten in gevoelloze en of koude blauwe vingers of een witte hand.
Wat te doen?
U kunt de bloeddoorstroming verbeteren door de hand van de shuntarm te verwarmen, bijvoorbeeld met een handschoen; neem contact op met de dialyseafdeling.
Nabloeden uit de prikgaatjes
Na een dialysebehandeling worden de naalden uit de shunt verwijderd en worden de prikgaatjes met de hand afgedrukt. Dit gebeurt met onsteriele gaasjes, door met één vinger per gaatje af te drukken. Als de prikgaatjes dicht zijn, wordt de arm verbonden met pleisters en evt. een klein verband. Het kan voorkomen dat de prikgaatjes weer gaan bloeden.
Wat te doen?
Indien de prikgaatjes weer gaan bloeden drukt u het prikgaatje 15 minuten licht af. Is het nabloeden na één uur niet gestopt, neem dan contact op met de dialyseafdeling.
Stenose/trombose
Als er onvoldoende bloed door de shunt kan stromen omdat de shunt niet meer goed doorgankelijk is, dan is dat een probleem. Dit kan komen doordat de wand van het bloedvat na verloop van tijd stugger en harder wordt en de doorsnede van het vat verkleint (men noemt dit ook wel vernauwing).
Zo’n stenose (vernauwing) ontstaat langzaam maar zeker. Ook kan het vat worden afgesloten door een bloedstolsel (trombose). Een dergelijke afsluiting treedt meestal plotseling op. Een stenose kan leiden tot een trombose en dient dus behandeld te worden. De shunt pulseert dan niet meer.
Als de shunt niet meer trilt dient u zo spoedig mogelijk contact op te nemen met de dialyseafdeling!
Wat te doen?
In beide gevallen moet u zo spoedig mogelijk contact opnemen met de dialyseafdeling of naar de eerste hulp komen.
Verwijdingen (aneurysma)
Na verloop van tijd kan de shunt (de bloedvatwand) wijder worden. De shunt gaat er dan als een soort spatader uitzien. Dit is niet erg; de werking van de shunt blijft goed. Wanneer de verwijding te erg wordt, kan dit eventueel door een operatie worden opgelost.
Onderzoeken van de shunt
Shuntflowmeting
De verpleegkundige zal regelmatig de druk en de bloedstroom (flow) in de shunt meten.Tijdens de dialyse worden klemmetjes (sensoren) op beide bloedlijnen geplaatst. Vervolgens wordt er een kleine hoeveelheid zoutoplossingin de bloedlijn geïnjecteerd.Hierdoor kan men met een apparaat (de Transonicflowmeter) dat gekoppeld is aan de klemmetjes, de hoeveelheid bloed meten die per minuut door de shunt stroomt. Door het vergelijken van de waarden worden shuntproblemen (zoals vernauwingen) in een vroeg stadium ontdekt. Indien nodig wordt er aanvullend onderzoek afgesproken. De metingen zijn pijnloos en duren ongeveer een kwartier.
Echo doppler of Duplex
Bij dit onderzoek wordt de shunt onderzocht met behulp van onhoorbare hoge geluidsgolven. Deze geven een beeld van de vorm van de shunt en de snelheid van de bloedstroom in de shunt. Er wordt een gel op uw huid aangebracht om het geluid optimaal te geleiden. Een apparaatje dat geluidsgolven uitzendt en ontvangt wordt over de huid bewogen. Het onderzoek is pijnloos.
Shuntfoto
Wanneer men vermoedt dat een shunt niet goed functioneert, wordt een shuntfoto gemaakt. Een shuntfoto maakt de binnenzijde van de shunt zichtbaar door middel van röntgenapparatuur en röntgencontrastvloeistof.
Met dit onderzoek wordt vastgesteld of en waar er in de shunt vernauwingen zijn ontstaan. De contrastvloeistof wordt toegediend via een naald. Daarom wordt een shuntfoto bij voorkeur voorafgaand aan de dialysebehandeling gemaakt: er wordt dan één naald geprikt.
Wanneer u nog niet dialyseert en een shuntfoto toch wenselijk is, dan is het noodzakelijk dat er door de radioloog een naald in de shunt wordt geprikt. De afspraak hiervoor wordt dan in overleg met u gemaakt. U krijgt tijdens het onderzoek instructies van de röntgenlaborante en de radioloog. Met uitzondering van het prikken van de naaldis het onderzoek pijnloos en duurt ongeveer 1 tot 1,5 uur.
Let op!
Vertel altijd aan uw arts of verpleegkundige of u overgevoelig bent (of lijkt te zijn) voor contrastvloeistof.
Behandeling van complicaties
De meest voorkomende complicatie van de shunt is een stenose (vernauwing). Bij toename van deze stenose is er kans op trombose van de shunt waarbij deze helemaal gaat dichtzitten. Om dit te voorkomen zijn de volgende behandelingen mogelijk:
Dotterbehandeling
Als er in de shunt een vernauwing is geconstateerd, wordt meestal besloten om deze te behandelen met behulp van een dotterbehandeling op de röntgenafdeling. Dotteren is het oprekken van een vernauwing. Op de röntgenafdeling of op de dialyseafdeling wordt een dialysenaald in de shunt geprikt, waardoor een katheter met ballonnetje kan worden opgevoerd. Om van de shunt röntgenafbeeldingen te kunnen maken en zodoende de vernauwing af te beelden, wordt er contrastvloeistof toegediend via de dialysenaald. Door het ballonnetje op de plaats van de vernauwing op te blazen, wordt geprobeerd de vernauwing op te heffen. Na de dotterbehandeling wordt de naald verwijderd en het prikgaatje afgedrukt. Indien na deze behandeling dialyse volgt,blijft de naald gehandhaafd voor de dialyse. De behandeling kan pijnlijk zijn en duurt ongeveer twee uur.Een dotterbehandeling kan worden gezien als een onderhoudsbeurt aan de shunt.
Operatie
Als er een ernstige vernauwing geconstateerd is of als de shunt gestold is, kan een operatieve ingreep noodzakelijk zijn. In dat geval wordt u opgenomen. Afhankelijk van de aard van het probleem wordt getracht de shunt operatief te herstellen. Lukt dat niet dan wordt een nieuwe shunt aangelegd. In het laatste geval wordt ter overbrugging van de rijpingstijd van de nieuwe shunt een katheter ingebracht.
Leefregels en controles
Om de shunt zo lang mogelijk te kunnen gebruiken, is het belangrijk goed met uw shunt om te gaan en deze dagelijks te controleren. Complicaties zoals stolling, infectie of bloeding kunt u ook zelf vaststellen waardoor er tijdig ingegrepen kan worden.
Leefregels
- Ga niet op de shuntarm liggen.
- Draag geen horloge, armbanden of knellende kleding aan de shuntarm.
- Krab niet aan korstjes op de shuntarm.
- Vermijd extreme warmte of koude.
- Gebruik de shuntarm niet voor bloeddrukmeting.
- Gebruik de shuntarm niet om bloed af te laten nemen, ook niet op de hand!
- Laat nooit een infuus in de shuntarm aanleggen.
- Gebruik de shuntarm normaal maar vermijd overbelasting.
Controles
Het is belangrijk dat u de shunt dagelijks beluistert, bekijkt en voelt om eventuele veranderingen in de werking van de shunt te kunnen vaststellen.
Luisteren
U doet dit door uw shuntarm naar uw oor te brengen. Eventueel kunt u ook luisteren met behulp van een stethoscoop. Zorg ervoor dat u niet te veel druk uitoefent op de shunt, omdat dit het shuntgeluid kan beïnvloeden. Het shuntgeluid dat u hoort wordt veroorzaakt door de kracht waarmee het bloed door de shunt stroomt. Door de shunt regelmatig te beluisteren, gaat u uw eigen shuntgeluid herkennen en kunt u veranderingen vaststellen. Deze veranderingen kunnen zijn:
- Zachter geluid
- Een hoger geluid
- Geen geluid
Bekijken en voelen
Door dit regelmatig te doen raakt u bekend met de shunt en kunt u veranderingen vaststellen. Deze veranderingen kunnen zijn:
- Verkleuring van de huid
- Slechte wondgenezing van de prikgaatjes en andere wondjes op de shuntarm
- Zwelling
- Pijnlijke of harde shunt
- Gevoelloze, koude of blauwe vingers
- De trilling in de shunt is niet of niet goed voelbaar
- Er is een “klopping” in de shunt voelbaar
Wat te doen bij veranderingen?
Neem overdag direct contact op met de dialyseafdeling en/of uw behandelend nefroloog. Bij veranderingen 's avonds of 's nachts moet u de volgende ochtend direct contact opnemen met de dialyseafdeling en/of uw behandelend nefroloog.
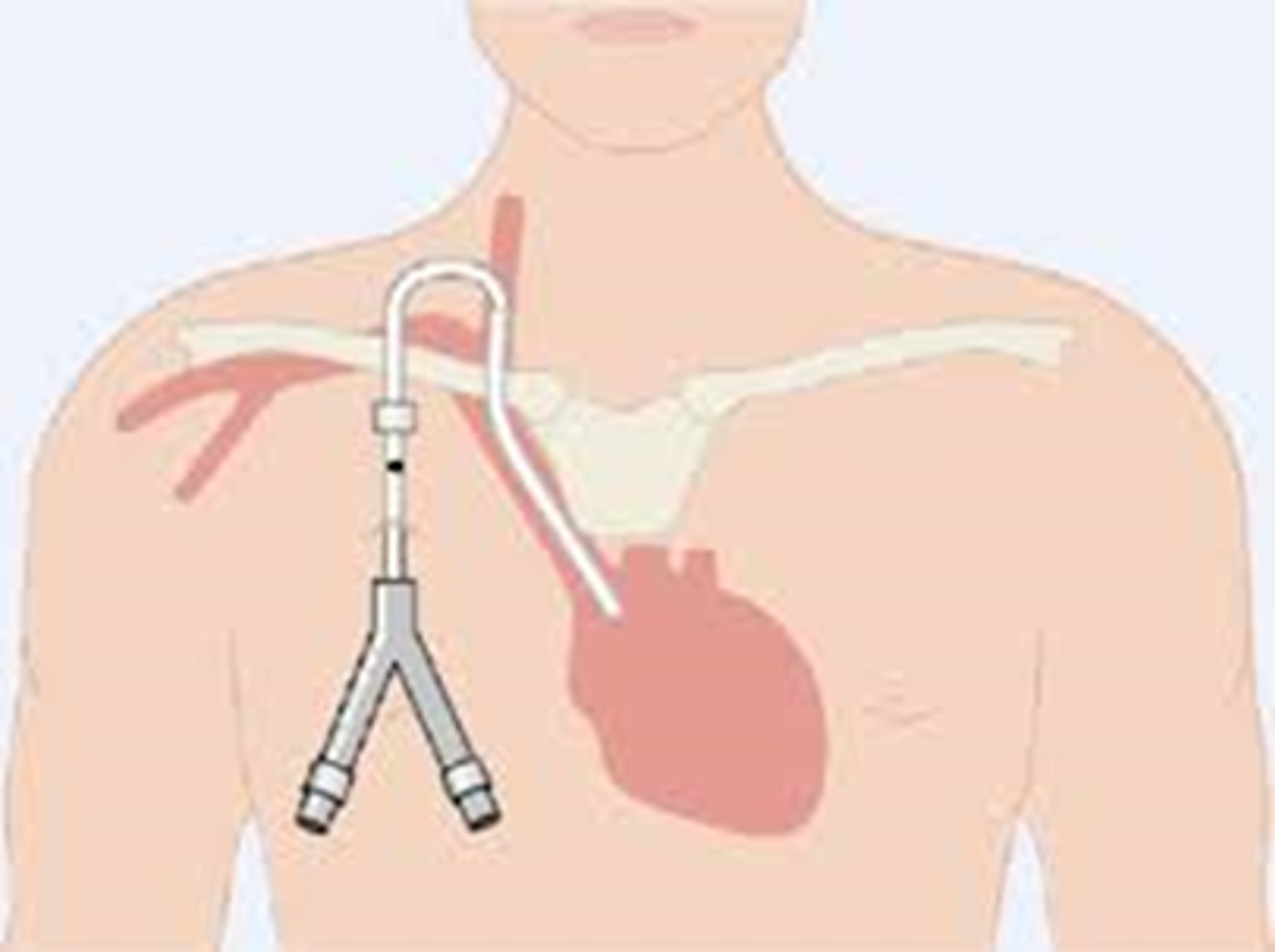
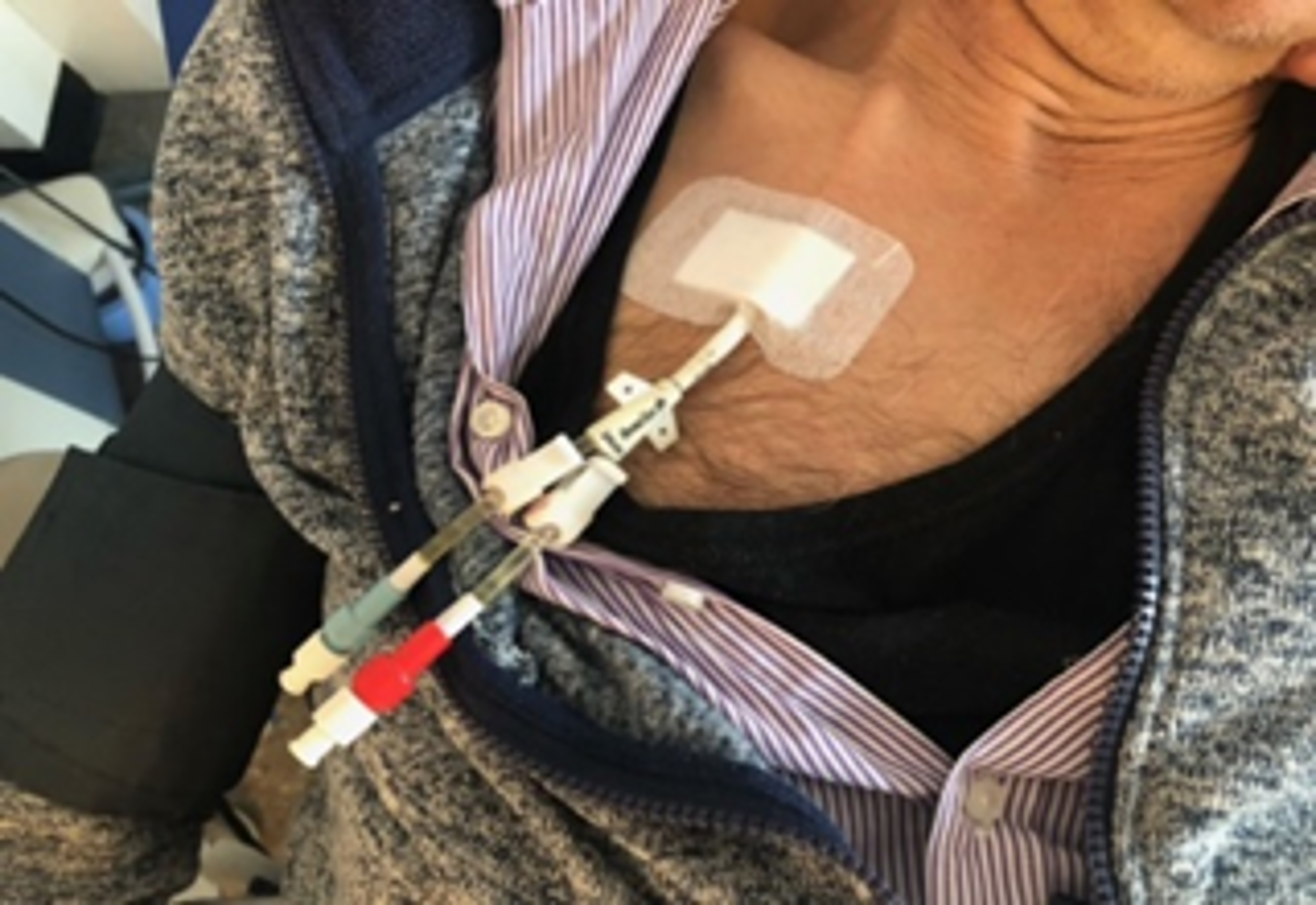
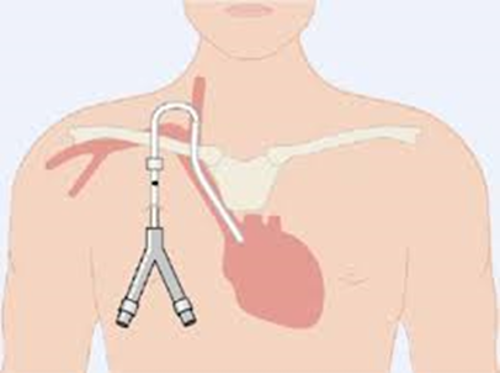
Dialysekatheter
Wanneer u moet gaan dialyseren of wanneer de hiervoor genoemde toegangen tot de bloedbaan bij u (tijdelijk) niet mogelijk zijn, zal gebruik worden gemaakt van een dialysekatheter.
Dialysekatheter inbrengen
Hierbij wordt door middel van een punctie een katheter (een kunststof slangetje) geplaatst in een grote ader die rechtstreeks naar het hart loopt.
De katheter wordt op de operatiekamer ingebracht door een vaatchirurg. Een gedeelte van de katheter wordt onderhuids geplaatst. Dit wordt gedaan om de katheter vast te laten groeien en om zo infectie te voorkomen. Na de operatie wordt een controlefoto gemaakt. De katheter is meteen na het inbrengen te gebruiken en
daarom dus zeer geschikt als er acuut gedialyseerd moet worden. Doordat er een grotere kans is op infecties, is een dialysekatheter in principe slechts een tijdelijke oplossing. Daarom is het belangrijk dat er gezocht wordt naar een mogelijkheid voor een permanente toegang tot de bloedbaan.
Mogelijke complicaties
Bloedingen bij katheter
Na het inbrengen van de katheter kan er wat bloed nalekken. De dialyseverpleegkundige zal de katheter dan extra verbinden.
Wat te doen?
Neem overdag contact op met de dialyseafdeling. Bij veranderingen ‘s avonds of ‘s nachts moet u de volgende ochtend direct contact opnemen met de dialyseafdeling.
Stolling
Stolling of trombose in de katheter komt regelmatig voor en is één van de oorzaken van het niet goed functioneren van de katheter. De dialyseverpleegkundige zal in opdracht van de nefroloog proberen het probleem op te lossen door het toedienen van een medicijn in de katheter dat bloedstolsels oplost.Indien dit niet lukt zal de dialyseverpleegkundige overleg plegen met de nefroloog en/of de vaatchirurg.
Wat te doen?
Probeer de dialysekatheter zoveel mogelijk met rust te laten. Zorg ervoor dat de katheter niet knikt tijdens het aan- of uitkleden.
Infectie
De plaats waar de katheter de huid binnengaat (de insteekopening) kan besmet raken. Infectie van de insteekopening kan ontstaan door bacteriële verontreiniging. Bij een infectie treden enkele veranderingen op.
Deze veranderingen kunnen zijn:
- roodheid
- warmte
- koorts
- pijn
- jeuk
- pus
Wat te doen?
Als u overdag symptomen van een infectie heeft, neem dan contact op met de dialyseafdeling en/of uw behandelend nefroloog. Bij veranderingen ‘s avonds of ‘s nachts moet u de volgende ochtend contact opnemen met de dialyseafdeling en/of de behandelend nefroloog. Als er een infectie is geconstateerd, dan zal deze behandeld worden met antibiotica. De dialyseverpleegkundigen en de nefroloog zullen de behandeling toelichten.
Leefregels en controles
Om de katheter zo lang mogelijk te kunnen gebruiken, is het belangrijk goed met uw katheter om te gaan en deze regelmatig te controleren.
Leefregels
- Voorkom dat de katheterslangetjes gaan knikken.
- De eerste 6 weken mag u niet douchen. De katheter zit met hechtingen vast. Hierover zit een pleister, deze mag niet nat worden. Als de hechtingen verwijderd zijn hoeft er geen pleister meer op. U mag wel de eerste 6 weken douchen met een pouch (beschermzakje) voor de katheter.
- Wees voorzichtig met zwemmen en het nemen van een bad, douchen heeft de voorkeur.
- Vervang de eerste 6 weken niet zelf de pleister.
- Laat het afsluitdopje zitten, verwijder deze nooit zelf.
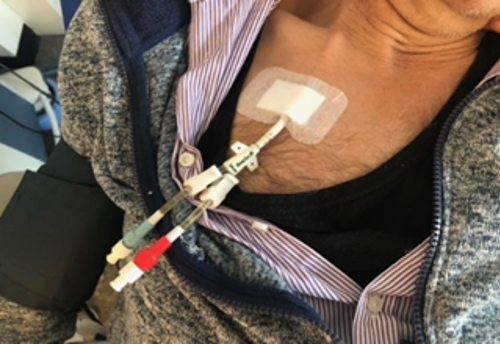
Controles
Het is belangrijk dat u de katheter en de insteekopening dagelijks bekijkt om eventuele veranderingen te kunnen vaststellen. Neem contact op met de dialyseafdeling in de volgende gevallen:
- bij nabloeden van de katheter;
- bij pijnklachten ter hoogte van de insteekopening;
- bij temperatuurverhoging;
- bij verkleuring en/of pusvorming van de insteekopening
Tot slot
Na het lezen van deze informatie zullen er misschien nog vragen onbeantwoord blijven. Deze vragen kunt u natuurlijk altijd stellen aan uw nefroloog of aan de dialyseverpleegkundige(n).
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
Stuur een e-mail (+ link van de pagina) naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. Vertalingen zijn gemaakt met vertaalsoftware en kunnen fouten bevatten. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.