Inleiding
U heeft van uw arts vernomen dat u een aortadissectie heeft. Dit betekent dat u een scheur in de binnenwand van uw grote lichaamsslagader (de aorta) heeft. Een aortadissectie is een levensbedreigende situatie. Daarom bent u met spoed opgenomen.
Dit roept mogelijk de nodige vragen op bij u en uw familie. U vindt hier wat meer informatie over de verschillende typen aortadissecties, de mogelijke behandelingen en het leven met een aortadissectie.
Aortadissectie
Wat is een aortadissectie
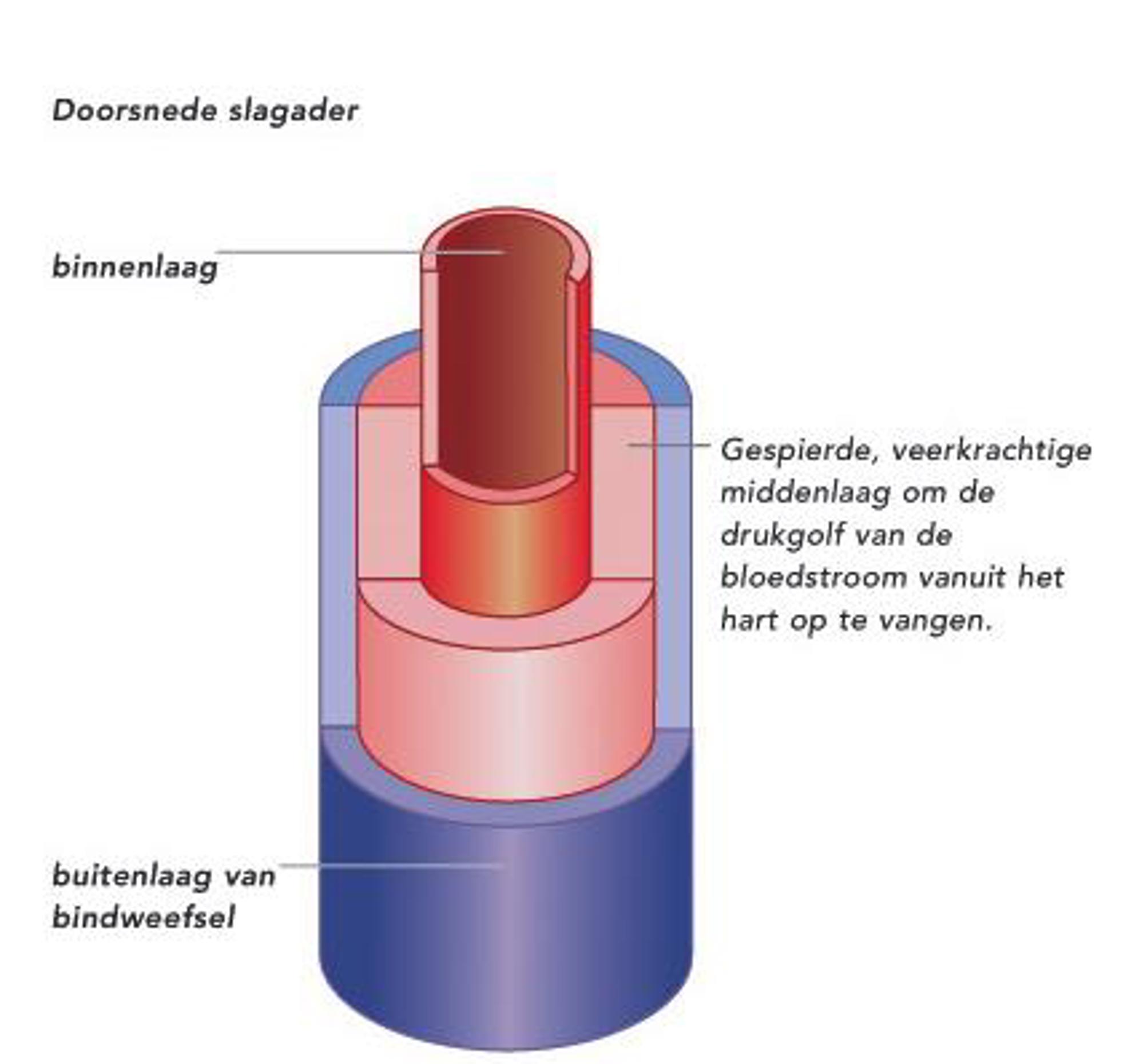
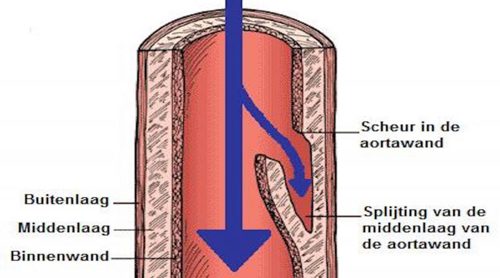
De wand van de slagader bestaat uit maar liefst drie verschillende lagen (figuur 1).
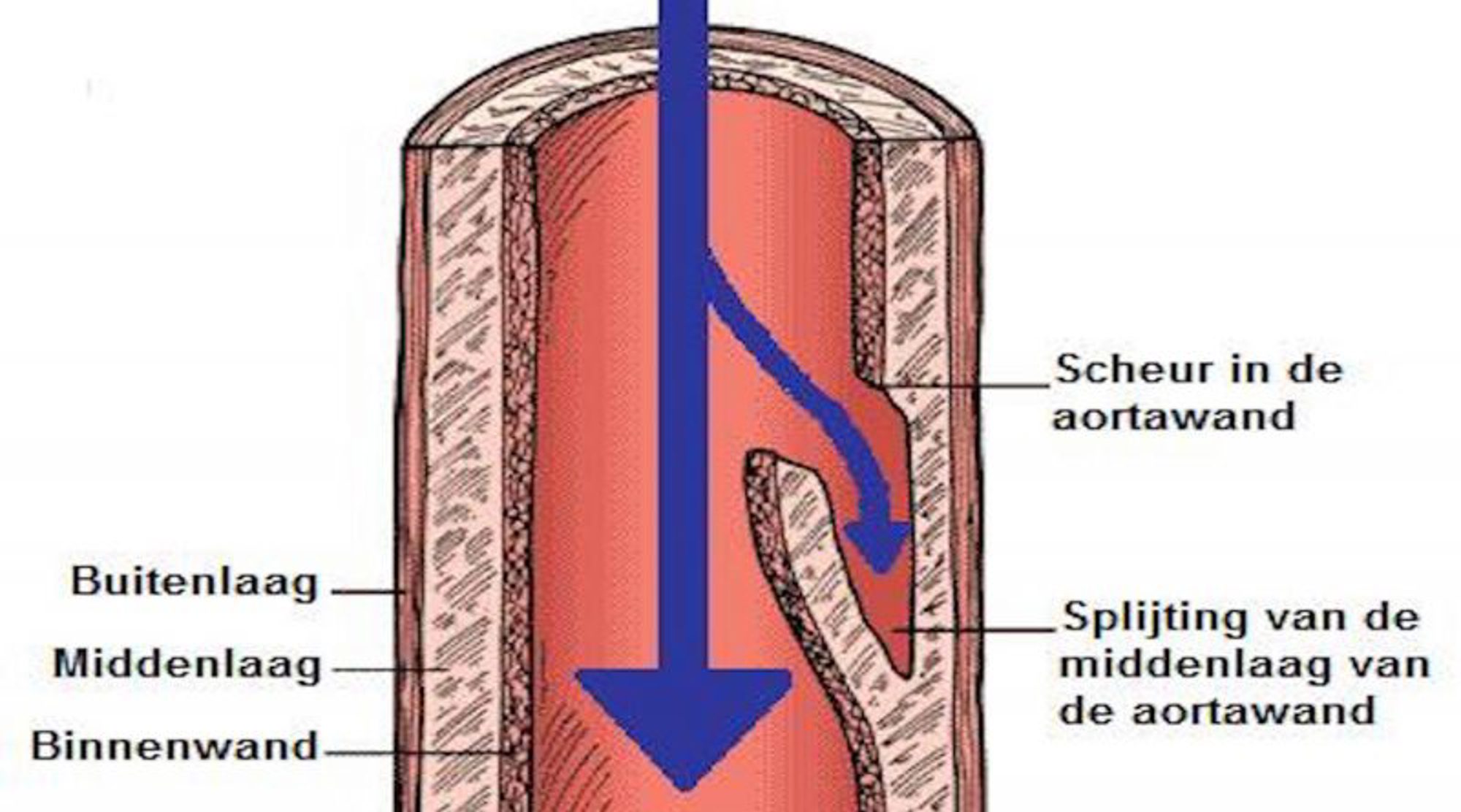
We spreken van een “dissectie” als de binnen- en buitenwand van de slagader gescheiden worden.
Dit begint vaak met een klein scheurtje in de binnenwand. Hierdoor stroomt het bloed in de middenlaag en kan hier verder uitbreiden (figuur 2).
Door dit scheurtje kan de dissectie zich uitbreiden over de gehele lengte van de aorta met het risico op afsluiting van de zijtakken van de aorta. Hierdoor krijgt een ledemaat of een orgaan te weinig bloed en kan het in de problemen komen. Daarnaast kan de aortawand geheel scheuren waardoor u kan komen te overlijden door te veel bloedverlies.

Klachten bij een plotselinge aortadissectie
De aorta kan bij een dissectie ineens een flink stuk scheuren. De meeste patiënten geven deze klacht aan als een plotselinge, hevige, scheurende pijn tussen de schouderbladen. Deze pijn kan uitstralen naar uw buik en/of de borst. Een klein percentage (10%) is pijnvrij bij de eerste presentatie bij de dokter. Andere voorkomende klachten zijn: onwel wording, vaatafsluiting, krachtverlies, kortademigheid, slikstoornissen, misselijkheid, braken en angst.
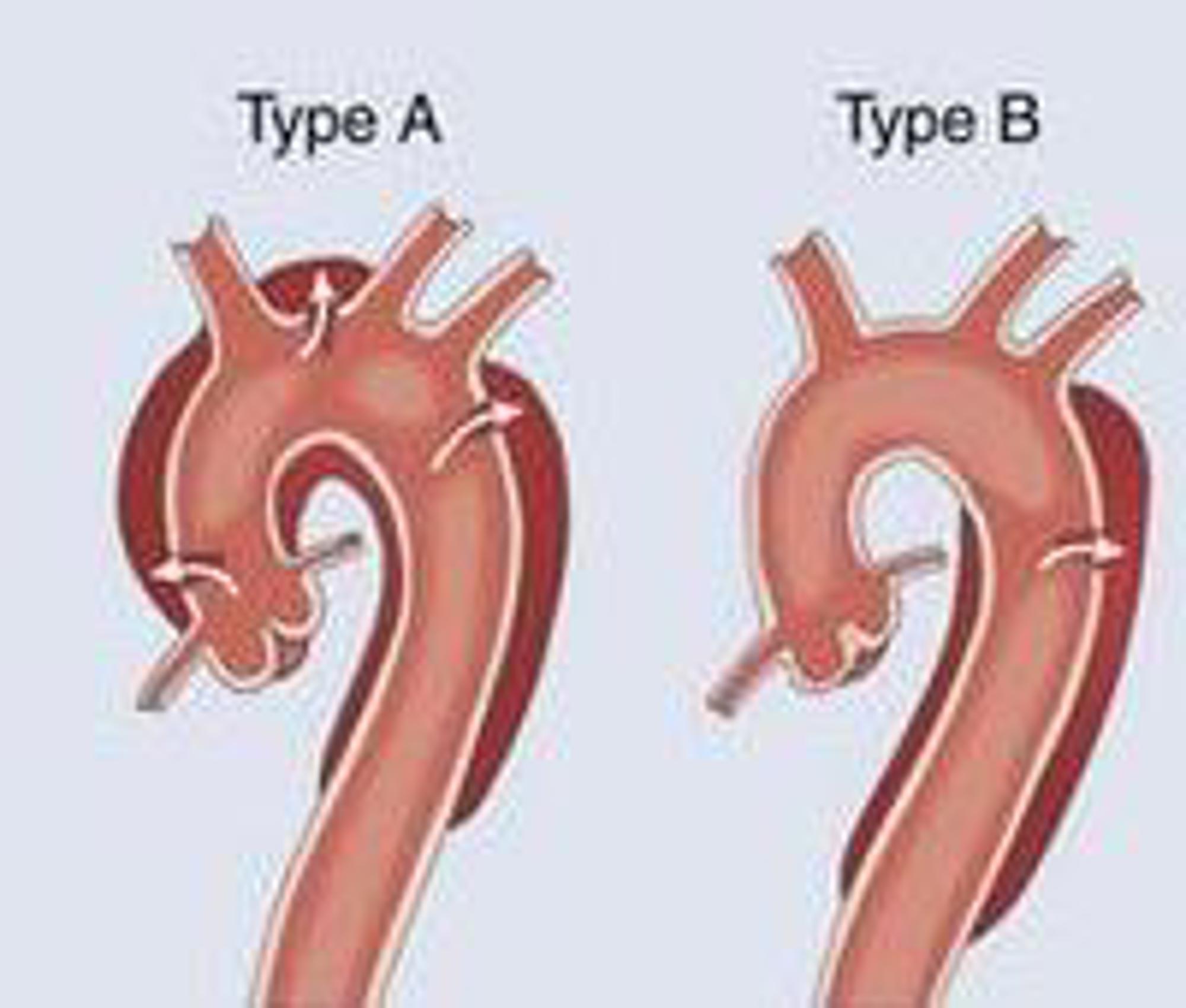
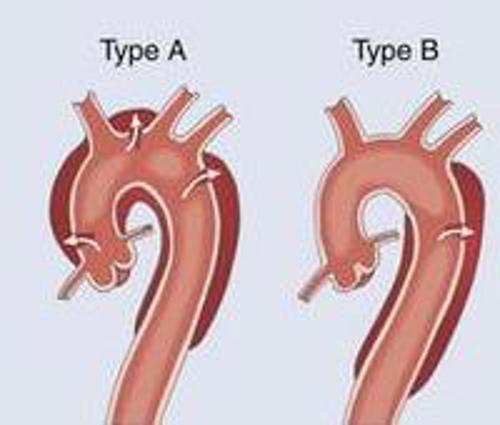
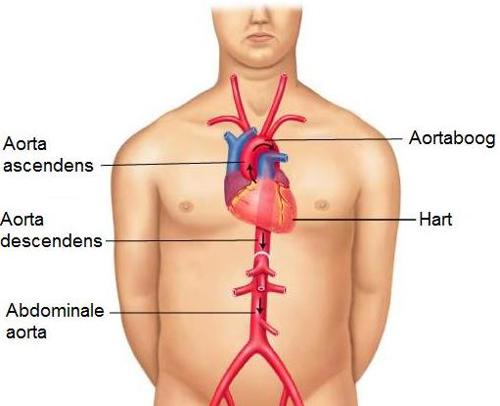
Typen aortadissecties (Figuur 3)
Er bestaan grofweg twee typen aortadissecties:
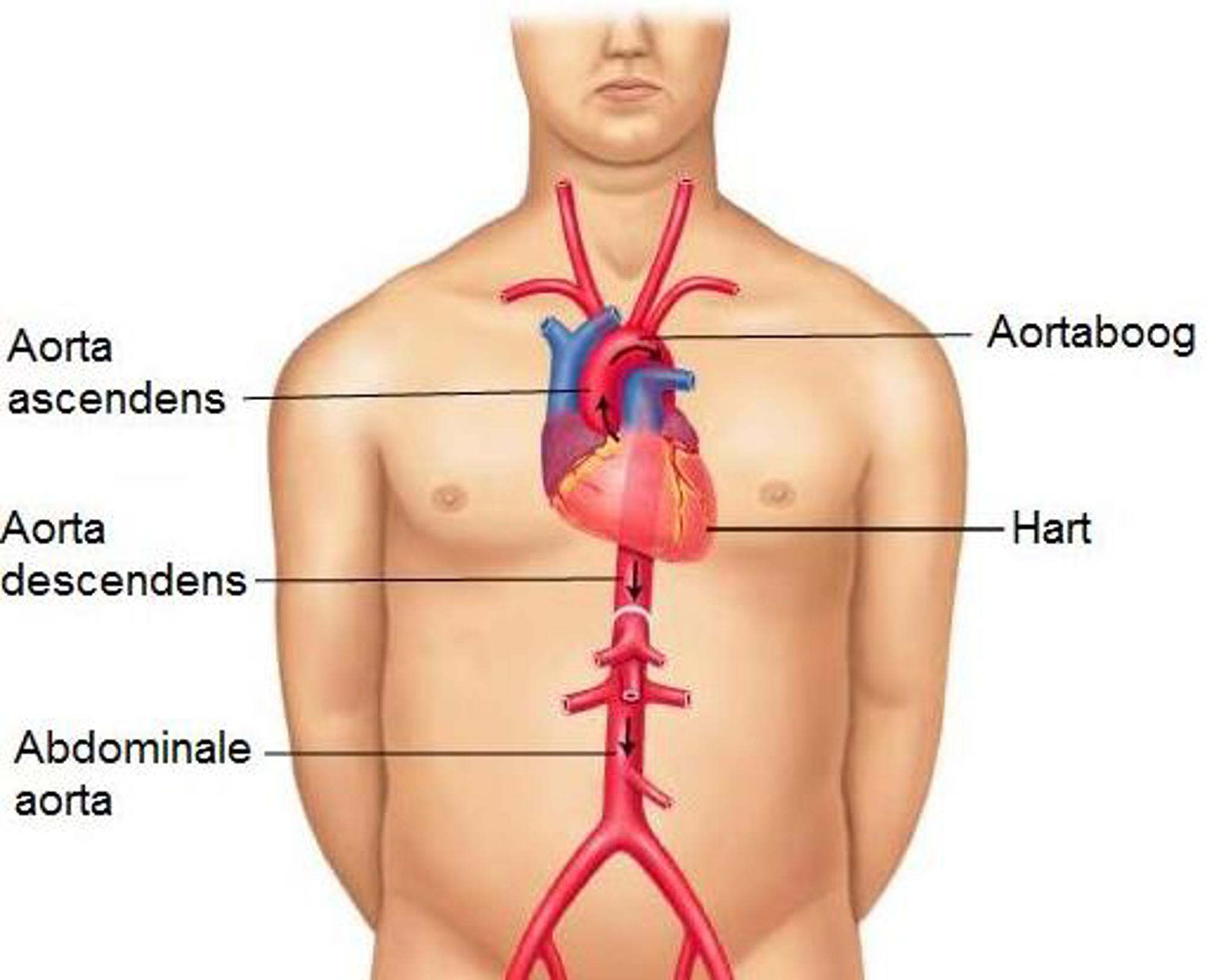
Type A: een type A dissectie is een scheur in de aorta binnenwand aan het begin van de aorta (oftewel aorta ascendens en aortaboog), vlak na het hart.
Type B: een type B dissectie is een scheur in de aorta binnenwand vanaf het dalende gedeelte van de aorta (oftewel aorta descendens).
Oorzaken en/of risicofactoren
De volgende oorzaken dragen bij aan het ontstaan van een aortadissectie:
- Slagaderverkalking (atherosclerose)
- Verwijde slagader (Aneurysmatisch vaatlijden)
- Chronisch te hoge bloeddruk (bovendruk > 140 mmHG)
- Roken
- Trauma (zoals ongeval of chirurgische procedure zoals een katheterisatie)
- Bindweefselaandoeningen zoals het syndroom van Marfan, Ehler-Danlos syndroom, Loeys-Dietz syndroom en het Turner syndroom.
- Vasculitis
- Zwangerschap en bevalling geven een vergrote druk, en daarmee een vergrote kans op een aorta dissectie.
Behandeling
Vaak komen patiënten via de spoedeisende hulp in het ziekenhuis met acuut ontstane klachten. Hier worden enkele onderzoeken verricht om tot de diagnose “aortadissectie” te komen. Belangrijk voor de behandeling is het type aortadissectie.
Type A aortadissectie
Omdat een type A dissectie voorkomt in het gedeelte van de aorta die vertrekt vanuit het hart, kan deze zich ook uitbreiden in de richting hart en aortaklep. Daarom wordt u vanuit VieCuri Medisch Centrum overgeplaatst naar een cardio-chirurgisch centrum. Meestal is dit Maastricht of Eindhoven. U krijgt dan de benodigde patiënteninformatie over uw behandeling of operatie daar.
Type B aortadissectie
U wordt opgenomen op de afdeling Intensive Care (IC). Hier verblijft u enkele dagen om onder andere uw bloeddruk kunstmatig (met behulp van medicatie) laag te houden en uw pijn snel onder controle te krijgen. U krijgt het advies om tijdelijk geen fysieke inspanning te ondernemen. U krijgt enkele dagen “bedrust”, dat betekent dat u enkele dagen het bed niet mag verlaten. Zo kan de vaatchirurg controleren of de scheur “stabiel” is en niet verder doorscheurt. Deze controles gebeuren door goed te luisteren naar uw klachten, bloeddrukcontrole en controle CT scans. Alleen bij complicaties (zoals: een bloeding, onbehandelbare pijn, of een afsluiting van een bloedvat) overweegt de chirurg een operatie tijdens de opname.
Als uw toestand het toelaat gaat u naar de chirurgische verpleegafdeling. Aandachtspunten hier zijn onder andere:
- Het opstarten van het lopen (eventueel met behulp van een fysiotherapeut)
- Het voorkomen van obstipatie (persen kan bij moeizame ontlasting de druk op de aorta verhogen)
- Voldoende pijnstilling (pijn kan bloeddruk verhogend werken)
- De begeleiding van u en uw familie met betrekking tot de verzorging en de nazorg.
Een toekomst met een aorta type B dissectie
Een controle scan tijdens de opname bevestigt dat de dissectie (of “scheur”) stabiel is en niet verder uitbreidt. Het acute gevaar is daarmee geweken. Als u naar huis gaat, voelt u zich waarschijnlijk nog niet helemaal fit. Door het acute karakter van de opname kan zowel uw lichamelijke als emotionele conditie minder zijn. Geef uzelf daarom voldoende tijd voor herstel.
Controle bij de vaatchirurg
Regelmatig krijgt u via de vaatchirurg een afspraak voor een controle CT-scan. De eerste scan zal ongeveer 1 maand na uw opname plaatsvinden. In overleg met u bepaalt uw chirurg hoe de verdere controles gebeuren.
Hierna zit u in een “chronisch” stadium. Waarschijnlijk zijn de meeste klachten verdwenen. Afhankelijk van de scan wordt een vervolgplan met u gemaakt over de verdere behandeling van de aortadissectie. Dit kan betekenen dat u een operatie of een stent (een soort versteviging aan de binnenwand) krijgt of dat verdere behandeling met medicatie plaatsvindt. Uw hoofdbehandelaar bespreekt dit met u tijdens uw bezoek op de polikliniek.
Controle van de bloeddruk
De controle van de bloeddruk kan door zowel een internist als door de huisarts plaatsvinden.
Medicijnen
Meestal gaat u met (meerdere) nieuwe medicijnen naar huis. Wellicht moet u nog wennen aan het nemen van medicatie en/of heeft u last van bijwerkingen van de nieuwe medicijnen. Echter een goede behandeling valt of staat met een goede therapietrouw. Geef daarom uw ervaringen en/of bezwaren aan bij uw behandelaar. Samen met uw arts kunt u zoeken naar een passende therapie die voor u goed vol te houden is.
Mobiliteit
De eerste dagen had u bedrust op de intensive care. Op de verpleegafdeling mocht u alweer wat meer mobiliseren met de verpleegkundige of fysiotherapeut en hierna ook alleen. Soms hebben patiënten angst om weer te mobiliseren. Maar het is juist van belang uw normale leven weer langzaam op te pakken. Zo kunt u ook weer vertrouwen krijgen in uw eigen lichaam. Ook voorkomt u het ontstaan van “bedcomplicaties” zoals doorligplekken, longontsteking, spierverlies en obstipatie.
Hoewel het nog niet geheel bewezen is, is zware fysieke arbeid en sport af te raden als u een aorta dissectie hebt.
Erfelijkheid
Soms speelt erfelijkheid een rol mee bij het ontstaan van een aortadissectie. Als er een verdenking bestaat van een erfelijke vorm van de aortadissectie zal de chirurg u wijzen op het belang van een erfelijkheidsonderzoek. Bij dit onderzoek wordt in het bloed gezocht naar een mutatie in de genen. Of u de test laat uitvoeren, is uw eigen beslissing en de redenen om het wel of niet te doen, zijn heel persoonlijk. U hoeft ook niet meteen te beslissen.
We erven allemaal eigenschappen van onze vader en moeder, bijvoorbeeld lengte of de kleur ogen. Ook aandoeningen kunnen erfelijk zijn. Een mutatie kan ook spontaan ontstaan bij de bevruchting. Dan bent u de eerste in de familie met de mutatie. Vanaf dat moment kan de mutatie doorgegeven worden aan de volgende generatie.
Een DNA-test heeft voor- en nadelen. De één wil duidelijkheid zodat bij klachten de behandeling en controles daarop afgestemd kunnen worden. Een ander wil het juist liever niet weten om zich vooraf geen zorgen te maken. Voor familieleden kan een DNA-test ook ingrijpend zijn. Het is moeilijk om alle voor en tegens op een rijtje te krijgen. Mogelijk kan de brochure ‘Wil ik het wel weten’ je op weg helpen. Deze brochure en anderen zijn te vinden https://www.erfelijkheid.nl/ziektes-en-dan/iets-in-de-familie
Contact opnemen met het ziekenhuis
Neem altijd contact op met het ziekenhuis als u:
Meer informatie
Voor meer informatie en het in contact komen met lotgenoten kunt u ook terecht bij: www.aortadissectie.com
Vragen
Heeft u na het lezen van deze informatie nog vragen? Stel uw vragen tijdens het eerstvolgende bezoek of bel naar:
Contact
Opmerkingen
Stuur een e-mail (+ link van de pagina) naar communicatie@viecuri.nl en we zoeken een passende oplossing.
Disclaimer
Deze informatie is algemeen en geen behandeladvies. De informatie is ook geen vervanging van de afspraken die tussen patiënt en zorgverlener zijn gemaakt. Vertalingen zijn gemaakt met vertaalsoftware en kunnen fouten bevatten. VieCuri kan niet aansprakelijk worden gesteld voor schade als gevolg van mogelijke onjuistheden. Bekijk hier de uitgebreide disclaimer.